No pueden respirar, piden auxilio. Se hinchan. La mayoría de los niños con enfermedad renal crónica avanzada se asfixian mientras mueren. Algunos, que experimentan múltiples complicaciones en sus momentos de agonía, piden que los dejen descansar porque ya no pueden más. Han perdido las fuerzas para resistir al dolor.
Cuando llegan a ese estado, sus cuerpos han manifestado ya aumentos de temperatura, alteración de la presión arterial, dolor en el pecho, pérdida súbita y breve de la conciencia y del tono postural, desmayos y, en algunos casos, convulsiones. La sangre que no fue bombeada correctamente por el corazón se retiene en las venas pulmonares, bloquea la respiración celular y provoca asfixia, una falta incontrolable -desesperante- de oxígeno. Sus pulmones dejan de funcionar, el ritmo de los latidos del corazón se altera provocando arritmias, hasta que se produce el paro respiratorio.
La mayoría de las veces los niños con esta patología enfrentan la enfermedad acompañados de sus madres, hasta el último momento, cuando quedan inmóviles. Rígidos. Sin respiración ni temperatura; fríos por la falta de circulación de la sangre minutos después de que su corazón ha dejado de latir.
Una muerte súbita, prematura por los graves problemas de salud pública, es, quizás, el momento de mayor agobio, de dolor infinito por la pérdida de alguien que pudo ser salvado. Los padres, aferrados a la esperanza de que la sanación llegaría por algún lado, experimentan el desamparo y la amargura porque la vida de un hijo, lo más preciado, se les fue de las manos.
En el Hospital J. M. de los Ríos, también conocido como el Hospital de Niños, las muertes son casi inevitables. Los esfuerzos de los pacientes por vivir, de los familiares y médicos por salvarlos, resultan infructuosos por la crisis hospitalaria en la que está sumida Venezuela. La atmósfera se ha endurecido en todo el lugar, como si hubiera sido cubierto de hormigón: algo se descompuso en el que era considerado no solo el principal hospital pediátrico del país sino de Latinoamérica. En sus pasillos y habitaciones conviven el miedo y el desasosiego de familiares y enfermos. Allí, como en la mayoría de los centros de salud públicos del país, se sufren las angustias más desesperantes por una inyectadora o una bolsa de sangre para transfundir; por un yelco o los antibióticos, indispensables para combatir las constantes infecciones intrahospitalarias que sufren los pacientes pediátricos, incluso en complicaciones cuando ya están a punto de morir.
Katiuska Salazar, junto con su esposo Nuilme Camacho, llevaron a su hija Niurka Camacho al Hospital de Niños desde 2014 hasta agosto de 2021. Son una de las familias que, sin siquiera imaginar lo que les esperaba, vivieron los momentos más amargos de sus vidas en las salas del J. M. de los Ríos a la espera de un trasplante de riñón.
—Desde que entramos en ese hospital, todos los años iba empeorando. Conseguir que nos dieran las cosas era una lucha. Siempre faltaba alguna máquina, no había productos para la limpieza, no había kits de hemodiálisis, faltaba el cloro para las máquinas. Hasta el agua escaseaba. Cuando hubo el apagón en todo el país fue terrible porque no servía la planta eléctrica.
Son los padres de los pacientes quienes tienen que comprar los insumos médicos que necesitarán sus hijos durante su permanencia en el hospital, ya sea por estar en observación, hospitalización o, incluso, en las horas de hemodiálisis para que no dejen de recibir el tratamiento. Los exámenes también corren por cuenta del familiar. Pero, algunas veces, el tiempo que les lleva procesar un examen en otro centro de salud o comprar un medicamento excede el que tienen para salvar la vida de sus hijos.
Muchas son las fundaciones y ONG que ayudan a los padres de los enfermos renales con donaciones de medicamentos o exámenes en sitios privados. La ayuda también proviene de las madres que están en las salas de otros servicios: el instinto de solidaridad por miedo a perder un hijo las mantiene unidas.
Sin embargo, aunque les tienden la mano, las madres terminan enfrentándose prácticamente solas al deterioro de la salud de sus hijos, que en su caso particular se agrava debido a la existencia de otras patologías generadas por las fallas de los riñones, que disminuyen la sobrevivencia de estos pacientes.

El Hospital J. M. de los Ríos era considerado no solo el principal centro pediátrico del país sino de Latinoamérica | Foto Karla Pérez Castilla
***
Cuando tenía 6 años y medio, Niurka estuvo cumpliendo una dieta con vegetales porque en una de sus consultas de control pediátrico el doctor le había diagnosticado arenilla en los riñones.
—Pero con esa dieta yo no le vi mejoría. La veía muy pálida, no quería comer. Si comía algo, lo vomitaba. Entonces decidimos llevarla de nuevo al médico y el doctor le mandó a hacer una serie de exámenes.
Desde que nació, los padres de Niurka siempre la llevaron a consultas pediátricas de neumonología, en las que le trataban el asma, y de dermatología, para sus problemas de la piel. Más allá de eso, nunca sufrió mayor complicación ni presentó síntomas que hicieran sospechar que padecía alguna enfermedad grave.
Iba a consulta en Valle de la Pascua, estado Guárico, a tres horas de la pequeña finca donde vivían, en el sector Rabanal Abajo del municipio Leonor de Infante.
—Cuando me entregaron los resultados de hematología me asusté, porque la hemoglobina le salió en 4 g/dL (gramos de hemoglobina por decilitro). Para mí eso no era normal. La bioanalista me dijo que tenía que llevar esos exámenes al doctor porque la niña debía ser hospitalizada. Pero cuando le llevé los exámenes al pediatra, él me dijo que eso era normal, que había que darle hierro y con eso se le subía. No habló nada de transfundirla y eso me preocupó.
Días después viajaron a Caracas en busca de nuevas opiniones y un diagnóstico más preciso. El 8 de marzo de 2014, a las 7:00 am, le hicieron nuevamente los exámenes de laboratorio, esta vez en el Hospital San Juan de Dios. El resultado fue el mismo. Antes del mediodía, el doctor decidió repetirlos porque los valores estaban alterados y debían confirmar el diagnóstico.
A las 5:00 pm, el pediatra le dio a los padres de Niurka una referencia para ser atendida por un nefrólogo en el Hospital de Niños. Había que hospitalizarla inmediatamente.
Aquel mismo sábado en la noche, Niurka y sus padres llegaron por primera vez al J. M. de los Ríos. Allí, el procedimiento fue el mismo: había que repetir los exámenes de laboratorio. Horas más tarde ya tenían un diagnóstico más claro. Niurka tenía síndrome nefrótico en estadio 5 (etapa final de la función renal), hipoplasia renal bilateral, presión arterial alta y anemia crónica. Tenían que dializarla con urgencia porque sus riñones no estaban funcionando bien y, además, necesitaba un trasplante.
—Ese día la hospitalizaron en la emergencia. Yo me quedé impactada. Me preguntaba por qué el médico que la veía no me dijo que tenía esto, siempre me dijo que tenía una arenilla. Yo estaba ajena a todo.
Para la fecha, aunque desde hacía años el hospital presentaba fallas, pues había déficit de médicos, insumos y equipos, aún realizaban allí la mayoría de los exámenes a los pacientes y contaban con parte del tratamiento para atenderlos.
—Eran pocos los exámenes que no se hacían dentro del hospital.

Desde antes de 2014 el hospital presentaba fallas: había déficit de médicos, insumos y equipos | Foto Karla Pérez Castilla
A Niurka debían dializarla ese mismo día, pero por un catéter que no había en el centro de salud tuvieron que reprogramar el procedimiento.
—Nos mandaron a buscar el catéter porque ellos no lo tenían. Fuimos a todos lados, pero no lo conseguíamos en ninguna parte, no había alguno que le quedara. Pasó días de hambre porque le decíamos todos los días que le íbamos a poner un catéter, pero luego resultaba que no lo teníamos o no le servía.
Estando hospitalizada, su cuerpo empezó a manifestar síntomas propios de la enfermedad: sus piernas, brazos y rostro comenzaron a hincharse. Su dieta fue restringida hasta tanto consiguieran el catéter; solo podía consumir 20 cc de líquido al día y las porciones de comida sólida tenían que ser pequeñas. Además, 3 días a la semana debía dializarse hasta ser trasplantada.
Días después el hospital le informó a los padres de Niurka que habían conseguido un catéter de la medida que la niña necesitaba, pero tenía un año vencido. Ellos tenían que decidir si aceptaban o no utilizarlo.
A Katiuska le hicieron firmar un documento en el que dejaba constancia de que ella asumía toda la responsabilidad de lo que le sucediera a su hija durante la implantación del catéter, pues su cuerpo podía rechazarlo. También podía morir.
El 19 de marzo, 11 días después de haber ingresado al hospital, a Niurka le introdujeron el catéter y ese mismo día recibió su primera diálisis.
En esos 90 minutos de extracción de toxinas y exceso de agua en la sangre, bajarle los niveles de urea y creatinina fueron para su cuerpo un proceso complicado. Niurka sufrió una primera convulsión en la sala de hemodiálisis. La segunda diálisis fue el 20 de marzo y la tercera el 21. Esos días también convulsionó.
—Estuvimos casi un mes en emergencia. Una semana después de que le pusieron el catéter, como el 26 de marzo, fue que nos subieron al piso 4 de Nefrología. Aún estando en el hospital ella necesitó diálisis tres días a la semana. Pero tenía los valores elevados y no podían darle el alta. Había que controlar su tensión porque presentaba cifras tensionales muy altas. También llegó a convulsionar en su habitación. Empezó a tener sus consultas de neurología, de niño sano y de todas las que requería. Fue a finales de abril que nos dieron de alta.

Cuando Niurka Camacho fue diagnosticada con síndrome nefrótico, la enfermedad ya estaba en estadio 5 (etapa final de la función renal) | Foto Cortesía
De los siete días de la semana, Niurka debía ir tres a dializarse durante tres horas y dos días más a consulta con especialistas. La mayor parte de su vida la pasó entre doctores, enfermeras, niños con hidrocefalia, niños con cáncer, o, como ella, con insuficiencia renal.
Desde entonces, sus padres y ella se establecieron en Caracas, porque el J. M. de los Ríos es el único hospital público del país que cuenta con una unidad de hemodiálisis que presta servicio a niños que pesan menos de 10 kilos. Los 3 primeros meses vivieron en casa de una prima del padre de Niurka, hasta que en junio lograron alquilar una pequeña casa de apenas un cuarto y un baño en la parroquia San José, en Cotiza. Esto les permitió a sus padres traer a sus otros 2 hijos que se habían quedado al cuidado de sus abuelos en Guárico.
Niurka siguió sus estudios a distancia. Todo lo hacía en casa.

De los siete días de la semana, Niurka Camacho pasaba cinco en el hospital: se dializaba y asistía a consultas con especialistas | Foto Cortesía
Para que ella pudiera ser operada debía someterse a las consultas pretrasplante, en las que se realizan pruebas de todas las especialidades pertinentes para determinar si el paciente es candidato para el procedimiento. De estar calificado, el niño entra en una lista de espera de trasplante de órgano de donante fallecido y debe realizarse estos exámenes constantemente hasta obtener el órgano. El proceso de evaluación de Niurka duró tres años.
—Justo cuando ella estaba finalizando todas sus consultas, en 2017, cuando los médicos dijeron que estaba bien, que sí era candidata, suspendieron los trasplantes.
A mediados de 2014, el Ministerio de Salud traspasó las funciones de la Organización Nacional de Trasplantes de Venezuela (ONTV), ejecutora desde el año 2000 del Sistema de Procura de Órganos para Trasplante, a la recién creada Fundación Venezolana de Donaciones y Trasplantes de Órganos, Tejidos y Células (Fundavene), adscrita a dicho ente.
En esos 14 años, en Venezuela se realizaron 4.170 trasplantes a partir de donante cadáver, de los cuales 2.257 fueron renales. De estos, 165 se llevaron a cabo en el Hospital de Niños, y 15 a partir de donante vivo. En 2015, ya con la dirección del programa a través de la Fundavene, y hasta 2017, en este hospital solo se realizaron 9 trasplantes renales a partir de donante fallecido.
Hasta junio de 2017 la lista de espera pediátrica no pasaba de 12 pacientes por mes entre el Hospital de Niños y el Hospital Militar (los 2 centros que atienden a esta población) en los que se trasplantaron un promedio de entre 10 y 8 niños al año, respectivamente.
En el año 2012, de acuerdo con datos de la ONTV, en el país se llegaron a recibir 134 órganos por cada millón de habitantes.
Pero cuando el Estado le eliminó las competencias a la ONTV, en 2014, el número se redujo a 54 órganos para trasplantes por cada millón de habitantes. Posteriormente, y hasta el cierre del programa, solo se realizaron 130 trasplantes renales con este tipo de donantes.
La notificación de la Fundavene sobre la suspensión del programa de donante cadáver llegó a los 19 centros de trasplantes de todo el país el 1 de junio de 2017. En ella reconocían que la medida había sido tomada por no poder garantizar el suministro de inmunosupresores, tratamiento necesario para impedir que el cuerpo rechace el nuevo órgano o tejido. El procedimiento, desde entonces, quedó limitado solo a los de donante vivo.
Durante ese año y el siguiente la escasez de inmunosupresores se agudizó, se registraron más de 90 rechazos de órganos y 15 fallecidos en ese período, según la Coalición de Organizaciones por la Salud y la Vida.
En Venezuela no hay datos públicos oficiales sobre cuántas operaciones de este tipo se realizaron desde que Fundavene asumió las competencias del sistema de procura de órganos, ni de las que se han realizado a partir de donante vivo. Sin embargo, el Estado está suscrito al Donasur, organismo que registra la actividad de donación y trasplante en América Latina y el Caribe, y desde 2013 comparte la cifra de los trasplantes que se realizan. Desde ese año hasta 2020, sin incluir cifras de 2016, porque de esa fecha no hay datos publicados, se han llevado a cabo 996 trasplantes de órganos y tejidos, este último incluye solo córneas.
Actualmente Venezuela ocupa el puesto 16 en Donasur, el último de la lista: en comparación con el resto de los países es el que menos trasplantes ha realizado.
Además de Donasur, Venezuela también forma parte del Observatorio Global de Donación y Trasplante, el cual lleva un registro que es producido por la colaboración de la OMS y la ONT (España). Sin embargo, las cifras que Fundavene y el Ministerio de Salud han proporcionado a este organismo y a Donasur no coinciden, pese a que se refieren a los mismos períodos. Según el Observatorio Global de Donación y Trasplante, en 2019 en Venezuela se hicieron 6 trasplantes de riñón y 3 en 2020. En ninguno de estos años, según la información publicada por esta organización, hubo registros en Venezuela de operaciones de trasplantes de hígado, corazón, pulmón, páncreas e intestino delgado. Sin embargo, según los datos que Fundavene suministró a Donasur, en 2019 se hicieron en el país 2 trasplantes: 1 renal y 1 de hígado.

En 2014 el Ministerio de Salud traspasó las funciones de la Organización Nacional de Trasplantes de Venezuela a la Fundación Venezolana de Donaciones y Trasplantes de Órganos, Tejidos y Células | Foto Karla Pérez Castilla
Antes de que se hiciera público el anuncio oficial de la suspensión del programa de procura de órganos, ya hacía más de un año que en los pasillos del hospital se rumoreaba que en el J. M. no estaban haciendo trasplantes porque no funcionaba la oferta de órganos de donantes cadáver. El suministro irregular de medicamentos inmunosupresores, de mantenimientos básicos, las fallas del tratamiento previo al trasplante, las fallas tanto en el suministro de placas para las pruebas de compatibilidad como de líquidos de preservación de los órganos, las deficiencias en la red hospitalaria, el deterioro de los servicios y la migración del personal calificado fueron algunas de las razones que también contribuyeron con la suspensión del programa.
—Cuando anuncian la cancelación del sistema de procura de órganos, ¡qué no hicimos! Hicimos protestas, fuimos a varias partes para que nos pudieran apoyar; a fundaciones, a las instituciones del gobierno, pero nos decían que no había manera. Metimos papeles en todos lados. Hasta que decidimos hacerlo por nuestra cuenta, pero cuando averiguamos en la Clínica Santa Sofía, para ese momento el trasplante salía en 7.000 dólares. Con las consultas, que había que pagar aparte, se necesitaban como 12.000 dólares. ¿Cuándo uno reúne ese dinero?
De los 19 centros de trasplantes que había en todo el país, entre ellos el Hospital J. M de los Ríos, solo se encuentran operativos, con una actividad residual de trasplante a partir de donante vivo, 2 centros privados y el Hospital Militar, que atienden solo a población adulta y algunos casos de adolescentes.
A pesar de la gravedad de su enfermedad, de todo lo que fue padeciendo en el proceso, Niurka nunca perdió la fe. Desde que supo que tenía síndrome nefrótico se aferró a Dios y le aseguraba a sus padres que ella iba a ser trasplantada y sanaría. Nunca perdió las esperanzas.
—Cuando Niurka se enteró de que el programa se canceló, se entristeció, pero aún teníamos esperanzas de que sí se podía. Ella tenía una fortaleza inmensa. Todo lo ponía en manos de Dios, ella era la que me daba fuerzas a mí. Era muy optimista, a todo le veía beneficios.
Siempre se cuidó para evitar una recaída y tener que ser hospitalizada, tuvo sus momentos de tristeza, pero siempre mantuvo la certeza de que todo saldría bien. Sin embargo, mientras iban pasando los años, aumentaban las enfermedades.
En octubre de 2016 la hospitalizaron por segunda vez debido al crecimiento de pseudomonas y tuvieron que cambiar el catéter a la vena yugular derecha por diagnóstico de endocarditis infecciosa en válvula tricúspide. En 2017 le dio miocardiopatía hipertrófica. En enero de 2018 le detectaron la bacteria klebsiella en ambos portales del catéter. Esto le ocasionó un derrame pericárdico global. Dos meses después, los resultados de serología se asociaron a una infección por hepatitis C.
En julio de 2019 le detectaron crecimiento de pseudomonas en los hemocultivos, por lo que le hicieron un recambio de catéter en la yugular izquierda. 7 meses después, en los hemocultivos le detectaron la bacteria serratia marcescens y el 4 de mayo de 2020 le dio un edema de pulmón. El 29 de mayo le realizaron una fístula arteriovenosa nativa radial derecha, la cual se encontraba disfuncional para agosto de ese año por episodios de hipotensión, por lo que decidieron en septiembre de ese año colocar una nueva fístula bronquial derecha. Ese año también sufrió de hiperparatiroidismo secundario.
—Nunca se quejó por lo que tenía. A ella le quedó el lado izquierdo del cuello como una antena. Cuando empezó a tomar minoxidil, para contrarrestar la tensión porque la tenía muy alta, se empezó a poner velluda, velluda, y la gente cuando la veía en la calle le decían lobita. «Mira esa lobita», decían. Eso para ella fue horrible, la tuvimos que llevar al psicólogo para que la ayudara a superarlo. Ya no le gustaba salir de la casa porque le daba miedo y pena que la gente la viera velluda. Sus blusas fueron por un tiempo, hasta que lo superó, manga larga para que nadie la viera. Se cuidaba mucho para no tener una recaída. Solo una vez, al ver que varios niños habían fallecido, se traumó y dijo: «Tanto luchar por nada, porque mis compañeros se están muriendo». Ese día se tomó un pote de agua hasta que se llenó. Tuvimos que salir corriendo al hospital. Tenía como tres kilos de más, de puro líquido. Cuando sus amiguitos morían, yo trataba de ocultárselo, pero siempre se enteraba en el hospital. Era difícil explicarle que sus compañeros murieron por falta de algo o porque se estaban dializando. La vez que murieron ese poco de niños, cuando hubo el brote infeccioso… la mayoría eran sus compañeros. Ella los veía porque se dializaba tres días a la semana, más los dos días de consulta… Para ella fue espantoso saber que sus compañeros habían muerto. Un día uno de ellos (Winkler López) murió a su lado y la tuvieron que desconectar porque entró en crisis, en pánico. Ese niño se sintió mal y entró en paro y tuvieron que sacarlo. A ella no la querían dejar salir para que no fuera a comentar lo que estaba pasando dentro de la hemodiálisis.

Niurka Camacho nunca perdió la fe. Desde que supo que tenía síndrome nefrótico se aferró a Dios y le aseguraba a sus padres que ella iba a ser trasplantada | Foto Cortesía
En 2016 se registraron infecciones intrahospitalarias en el J. M. de los Ríos y muchos de los niños afectados pertenecían al área de Nefrología.
Durante el último trimestre de ese año, la Universidad Simón Bolívar analizó el agua de los 3 tanques que surten el hospital y determinó que estaba contaminada con coliformes totales, coliformes fecales (heces fecales de animales) y aerobios mesófilos en valores muy altos debido a que no se les hacía mantenimiento. La planta de ósmosis de la unidad de hemodiálisis, necesaria para purificar el agua durante el proceso de diálisis, tampoco había recibido el mantenimiento requerido, por lo que fue el canal de transmisión de los gérmenes que dieron origen al brote infeccioso en marzo de 2017.
Las madres denunciaron que la planta de ósmosis, la cual debe ser inspeccionada trimestralmente, llevaba tres meses sin recibir mantenimiento correctivo y preventivo, por lo que no filtraba bien el agua. Se conoció también que desde 2016 la institución había sido advertida de que el agua que se recibía no estaba en el mejor estado.
Médicos del hospital denunciaron que el mantenimiento de la planta de ósmosis y las máquinas de diálisis lo tenían que haber realizado en noviembre de 2016, pero ocurrió en abril de 2017, mes en que se afianzó el brote.
Para ese momento en el J. M. de los Ríos se dializaban cerca de 35 niños y casi todos contrajeron alguna bacteria. La dirección del hospital admitió el ingreso de todos los pacientes que acudían a la unidad de hemodiálisis, pues comenzaron a sufrir fiebre y dolores en las articulaciones.
La falta de labores de saneamiento de los tanques, según el estudio, influyó directamente en la calidad del agua. Se conoció además que en los alrededores del tanque que surte agua al área de Nefrología había basura y heces de animales.
Los resultados de los exámenes realizados a los niños infectados revelaron que entre las bacterias que contrajeron en la unidad de hemodiálisis figuraban pseudomonas, estafilococo, que tal vez fue adquirida en otras áreas del hospital, y klebsiella, asociada a la falta de mantenimiento de la planta de ósmosis y de los tanques de agua.
Los gérmenes aislados detectados en las muestras de urocultivo, hemocultivo y del catéter de hemodiálisis de estos pacientes, que en su mayoría portaban catéter de puerto con secreciones, fueron procesadas por el servicio de bacteriología del hospital.
Se evidenció además que las bacterias estafilococo, klebsiella pneumoniae, pseudomona aeuroginosa, escherichia coli, enterococus, acitenobacter y proteus mirabilis son los agentes más frecuentes de infecciones en pacientes con enfermedad renal crónica en estadio 5 que se atienden en el hospital.
Los resultados de los exámenes confirmaron una relación directa entre las condiciones de insalubridad, limpieza y mantenimiento de los tanques y la calidad de las aguas surtidas a la institución.
En el hospital no había antibióticos de primera línea para atacar las infecciones. A finales de marzo, la directiva del centro de salud pidió a las madres firmar una orden para administrarle a los pacientes el único antibiótico disponible en el centro de salud, que estaba vencido.
13 de los niños hospitalizados por causa de las bacterias murieron ese año.
La universidad también determinó que el sistema de aguas blancas estaba 14% operativo, mientras que el de aguas servidas funcionaba 70%, lo que podía ocasionar el colapso de todo el hospital. «Como ejemplo, el servicio de Neonatología, que está funcionando en un espacio prestado, tiene filtraciones de aguas servidas, mientras que en el área de Oncología, actualmente fuera de servicio, los pisos están permeados de aguas servidas, lo cual está afectando al área de urgencias y otros espacios del hospital», señaló la USB.
La evaluación también concluyó que el sistema de gases medicinales presentaba problemas, y además solo funcionaba 12% de la capacidad instalada de aire acondicionado.
Asimismo, las calderas estaban 15% operativas, por lo que era agua caliente lo que estaba recibiendo el área quirúrgica; no se contaba con el vapor seco, sobresaturado, necesario para la esterilización del material quirúrgico.
La eficiencia del departamento de ingeniería clínica del hospital también fue analizada y hallaron que de 532 fallas reportadas en 2014 se resolvieron 19. En 2016 se reportaron 175 y se resolvieron 44. La universidad encontró que el personal dejó de reportar las fallas porque consideraba que no serían atendidas. Las causas por las que no se resolvían fueron, en 51%, la falta de repuestos, seguido por falta de manuales técnicos, imposibilidad de hacer chequeos y falta de personal.

En 2017 se registró un brote infeccioso en el área de Nefrología, debido a la falta de mantenimiento a los tanques de agua que surten el hospital | Foto Karla Pérez Castilla
El 21 de febrero de 2018, la Comisión Interamericana de Derechos Humanos (CIDH) decidió solicitar la adopción de medidas cautelares a favor de los pacientes del área de Nefrología, que amplió un año más tarde a los niños de otros 13 servicios de la institución.
Pese a las medidas cautelares de la CIDH, el Estado no ha cumplido con las garantías de protección. La situación del hospital empeora cada vez más y siguen muriendo niños por las fallas en casi todas las áreas.
En el lapso 2017-2020, según la organización Prepara Familia, en el Hospital J. M. de los Ríos murieron 49 niños y adolescentes con enfermedad renal crónica en estadio 5, pertenecientes al área de Nefrología, y que esperaban un trasplante. En 2021, solo en esta área, murieron 14.
En lo que va de 2022 han muerto 4 pacientes en el mismo servicio. Sin embargo, si se suman las de los que esperaban trasplante de otro tipo de órganos, células y tejidos, los que fallecieron por la escasez de tratamientos e insumos en el hospital, por las fallas de los equipos o por falta de personal médico, la cifra es mucho mayor. Pero son datos que no se pueden determinar porque no existen cifras oficiales.
Niurka se dializó durante 7 años. Vio fallecer a niños que empezaron hemodiálisis después que ella y niños que habían llegado antes. Del grupo con el que comenzó solo queda viva una niña, Helen Carrasco, una de sus amigas.
A diferencia de otros niños con insuficiencia renal crónica, que por sus patologías pasan períodos largos de hospitalización en muchas ocasiones, Niurka solo fue ingresada cinco veces y durante corto tiempo. Cuando se fracturó el fémur derecho permaneció casi tres meses en el hospital.
—Esa fractura la ocasionó un enfermero que le extrajo más líquido del que debía en una de sus hemodiálisis. En esa oportunidad, Niurka llegó al hospital con 200 gramos de más a su peso seco, y el enfermero programó la máquina para sacarle 2.000; le sacó 1.800 gramos de su peso que no debió sacar. Cuando salió de la diálisis parecía una calavera. Ella decía que se sentía muy débil, no podía ni hablar. Ese día le hicieron unas correcciones de calcio y nos mandaron para la casa. Eso fue un viernes. El domingo, por más líquido que tomó, todavía se encontraba débil y empezó a convulsionar en la casa, y tenía un dolor en la pierna. Perdió el conocimiento por 7 horas y, a raíz de las convulsiones, se fracturó el fémur derecho, porque volvió a convulsionar en el hospital. Ese día convulsionó 5 veces y, a raíz de la fuerza que hizo, lesionó el quiste de agua. Cuando le pusieron el yeso en la pierna, los médicos le advirtieron que cuando se lo quitaran no iba a poder caminar inmediatamente, que eso sucedería poco a poco, pero ella decía que sí iba a caminar, y el mismo día que se lo quitaron, caminó. Duró como dos meses yendo a fisioterapia para caminar bien. Se curó rápido, aun cuando una niña con descalcificación no suele sanar tan pronto. Nosotros teníamos que resolver las medicinas. Hubo un tiempo en el que en el hospital no había antibióticos. Cuando ella tuvo klebsiella no había levofloxacina y tuvimos que comprarla nosotros. A veces hasta los tubos para poder realizar una hematología había que comprarlos. Si había hematología en el hospital, había que comprar el tubo.

En 2021, solo en el área de Nefrología, murieron 14 pacientes renales | Foto Cortesía
El 7 marzo de 2019 se registró, por primera vez en la historia de Venezuela, el primero de 4 apagones nacionales que hubo durante el año. Este se prolongó durante casi una semana y cobró la vida de 2 niños en el hospital porque la planta eléctrica, que tiene más de 60 años y está desgastada, tardó en activarse de 8 a 10 horas; muchos servicios se vieron afectados, se dañaron medicinas y vacunas que necesitaban refrigeraciones, incluso tuvieron que interrumpir operaciones.
A pesar de que habían pasado ya dos años desde la suspensión del sistema de trasplante de órganos, Niurka y sus padres nunca perdieron la esperanza de llevar a cabo el procedimiento. Decidieron que de existir una posibilidad de realizar el trasplante por sus propios medios, Nuilme, el padre de Niurka, sería el donante.
—En 2020 nos contactaron para apoyarnos. Había una persona que nos quería ayudar en la Policlínica Metropolitana. Esto de manera anónima. A mí me hicieron firmar un documento de confidencialidad, no podía decírselo a nadie porque me imagino que los donantes no querían verse involucrados en esto. Y se vio esa esperanza de que Niurka tenía una oportunidad, ella estaba tan contenta. Por fin habíamos logrado algo.
A ella le hicieron todos los exámenes que se requerían para el procedimiento. Sin embargo, cuando el papá de Niurka estaba próximo a hacerse los estudios, el proceso se detuvo. La persona que se ofreció a cubrir todos los gastos de la cirugía no llamó más. No se supo más de ella.
El activismo de las ONG que velan por los derechos de los niños se ha mantenido pese a no poder hacer vida dentro del hospital como quisieran. Prepara Familia es una de las organizaciones que acompaña a los pacientes y sus padres, incluso hasta en los duros momentos de duelo. En 2019, Niurka envió una carta a la Comisión Interamericana de Derechos Humanos en la que denunció la crisis que padece el hospital. El 30 de junio de 2020 participó en una sesión de la organización y denunció nuevamente la crisis del J. M. de los Ríos y pidió que se reanudara el programa de trasplantes.
«En el hospital ha sido muy difícil porque he visto a muchos compañeros fallecer mientras esperaban un trasplante. Es difícil para mí porque yo no quiero que me pase lo mismo por esperar, y por eso pido que reactiven los trasplantes. Que por favor se haga algo, quiero una mejor calidad de vida», dijo en la sesión.
Pese a su esfuerzo por lograr un cambio a través del gobierno, que está obligado a garantizar la salud, así como la asistencia económica, alimentaria y medicamentos de las personas con afectación renal, esto no sucedió. El Estado no respondió al llamado de Niurka. La mayoría de los niños y adolescentes que acuden al J. M. de los Ríos, portadores de enfermedad renal crónica, proceden de estratos muy pobres y carecen de recursos económicos.
—Los pensamientos de que en cualquier momento iba a morir eran inevitables. ¿Cuándo me irá a pasar a mí?, me decía. Pero inmediatamente sacaba esos pensamientos de la cabeza porque ella y yo confiábamos en Dios. Mi hija va a salir de todo esto, me decía después. Niurka aseguraba que ella esperaba ese milagro de Dios, que iba a ser él mismo quien le restauraría su riñón. Pero cuando morían los niños yo me ponía mal, quería agarrar a Niurka y salir de ese hospital corriendo. Ahí falleció una amiguita de ella y eso le pegó; después murió su mejor amigo, Jeandel Silva, quien decía que Niurka era su novia. Eso le afectó mucho, hasta el punto de no querer ir a diálisis porque el día que le tocaba sentía que no valía la pena.
El 15 de julio de 2021 Niurka cumplió 15 años de edad. Los militares del Comando de la Guardia Nacional que está cerca de su casa le prestaron el salón de fiestas del club. Y allí, el 24 de ese mes, tuvo una fiesta pequeña en la que solo estuvieron sus familiares más cercanos.
—El modelo de su vestido y el color de la tela ella misma lo buscó por Internet, y así se lo mandamos a hacer. La decoración la escogió ella. Los globos tenían que ser del mismo color del vestido. Estaba emocionada y no quería que nada quedara para última hora. Todo fue planificado por ella, hasta la comida. Hizo su fiesta tal como la imaginó. Hasta las zapatillas tuvieron que ser como ella las quería, duré una semana buscándolas. Estaba tan feliz ese día.

Los militares del Comando de la Guardia Nacional que está cerca de la casa de Niurka Camacho le prestaron el salón de fiestas del club para que celebrara su fiesta de 15 años | Foto Cortesía
El lunes 2 de agosto, Niurka acudió a su sesión de diálisis como de costumbre. Regresó a su casa, almorzó, jugó con su hermana, cenó. Todo estuvo bien. Hasta las 12:30 am.
A esa hora se sintió mal y se despertó.
—Se sentó de repente en la cama y me avisó que no podía respirar. «Llama a mi papito», me dijo. La nebulizamos, pero decía que la nebulización no le hacía nada, que el corazón lo tenía acelerado, que era como una taquicardia, y pensábamos que era el asma.
A la 1:00 am llegaron al hospital. En el área de emergencia no la quisieron atender porque no había camas disponibles, hasta que después de varios intentos para que la vieran, la recibieron en el área de Nefrología. Allí la nebulizaron.
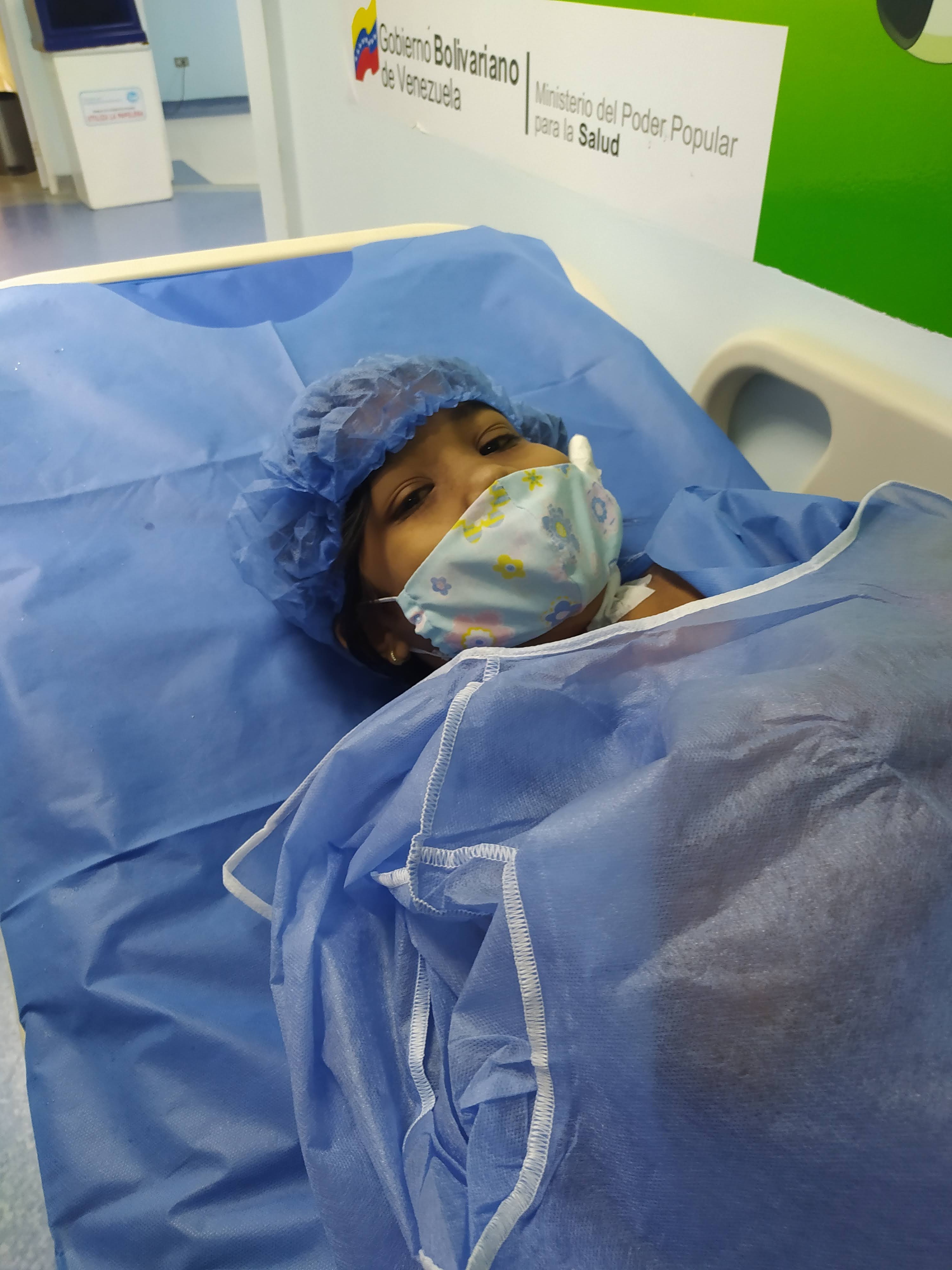
El 2 de agosto de 2021 los padres de Niurka Camacho tuvieron que llevarla de emergencia al hospital porque no podía respirar | Foto Cortesía
Ese día, como en otras oportunidades, no había inyectadoras. El gluconato de calcio, que se necesitaba para ver si su complicación era por calcio, hubo que comprarlo porque tampoco había. Hasta el algodón… ese día no había. Aunque las madres siempre tienen que estar preparadas porque nunca se sabe cuándo van a necesitar algún insumo médico, esa madrugada Katiuska no lo estaba.
—A ella le pusieron el oxígeno y nada, decía que le faltaba el aire. Esa madrugada no durmió, se quejaba. «Mamá, mamá, sóbame el pecho», me decía. A las 5:00 en punto de la mañana me dijo: «Párate, mami, llama al médico». Entonces se quitó la franela porque sentía un calor horrible. «Llévame al baño que necesito bañarme», me dijo. Sentía un calor espantoso, y el cuarto tenía aire acondicionado. La llevé y la bañé; ese momento lo aguantó sin oxígeno. Como a las 10:00 de la mañana me pidió que buscara al doctor porque quería que la dializaran porque pensaba que con diálisis se le iba a quitar eso. La metieron a dializarse, pero todavía se sentía mal. Antes de entrar a diálisis la doctora me dijo que era un problema del corazón, que tenía una insuficiencia cardíaca. Ese día solo comió media empanada. Para el almuerzo le compré unas compotas, para al menos darle algo, porque la doctora le prohibió la comida sólida. Esa mañana la dializaron por 2 horas.
Después, recuerda la mamá de Niurka, la dializaron una hora más en la tarde, pero seguía igual. Estaba débil.
—Cuando le llevé las compotas y la vi tan mal, me deprimí mucho. La doctora me dijo que había que hacerle otra diálisis y yo le dije que ya, que no, que no soportaba verla así. Y la dejaron en la sala de hemodiálisis. Como a las 8:00 de la noche la doctora decidió pasarla para el cuarto porque ella no quería estar en hemodiálisis y la llevé cargada, con el oxígeno. Lo tenía en su potencia más alta y nada, no podía respirar. Yo hablaba con ella, le decía que tenía que ponerse bien. Y ella me dijo que sí, que ella se iba a poner bien. «Todo va estar bien, no llores», me dijo. Y en una de esas se quitó la máscara y le dijo a Dios: «¡Ay, Diosito, déjame respirar!». Como a los 20 minutos me dijo que sentía los pies fríos, y le puse las medias, pero ni cuenta se dio. Después le dio otra vez ese hostigamiento de calor y me dijo que le quitara el suéter, que me acostara en un ladito. La doctora le había preguntado si tenía sueño y le dijo que sí, que quería dormir. Yo le estaba sobando el pecho, y ahí sentí que su cuerpo se erizó todo y empecé a llamarla: ¡Niurka, Niurka!, y no me respondía. En eso entraron los médicos para reanimarla, pero cuando entraron ya no hubo nada que hacer.
Niurka murió el martes 3 de agosto de 2021 a las 9:00 de la noche.
***
Ese martes en la tarde había otra niña esperando para entrar a la sala de hemodiálisis. Era Jeannys Herrera, de 9 años de edad, quien llevaba tres meses hospitalizada y con un cuadro de salud bastante delicado.
Jeannys fue diagnosticada como paciente renal a finales de enero de 2016, cuando tenía 4 años de edad.
—Un día se le hincharon los brazos, las piernas y la cara. Yo pensaba que estaba intoxicada porque había comido cochino, y creía que le había caído mal, cuenta Gineth Gil, su madre de 26 años de edad.
Al día siguiente, el jueves 28 de enero, Gineth llevó a Jeannys a un centro de atención pediátrica, donde la refirieron a varios hospitales porque presumían que la niña sufría de problemas renales.
—La llevé al Pérez Carreño el viernes y de ahí me la refirieron al Hospital de Niños. Allí le mandaron a hacer varios exámenes, pero yo no tenía dinero y solo le pude hacer el de orina. En ese examen detectaron que botaba todas las proteínas, y tenían que confirmar si era por una infección, por un síndrome nefrótico o por algún otro motivo. El sábado, cuando volvimos, ya Jeannys tenía la barriga hinchada y le pusieron Furosemida. Me dijeron que tenía que pedir una cita en el piso de Nefrología.
Para cuando logró conseguir la cita ya habían pasado cinco días, y Jeannys no había mejorado. En unos nuevos exámenes confirmaron las sospechas de los médicos: Jeannys padecía de síndrome nefrótico corticorresistente.
—Le mandaron prednisona y ciclosporina. Un mes después detectaron que era hipertensa, y le mandaron losartán, enalapril y atorvastatina, porque también tenía el colesterol muy elevado. Su funcionamiento renal tenía muchas complicaciones y por eso siempre tenía la tensión elevada. El colesterol, lo más bajo que lo podía tener, era en 600 o 700 mg/dL.
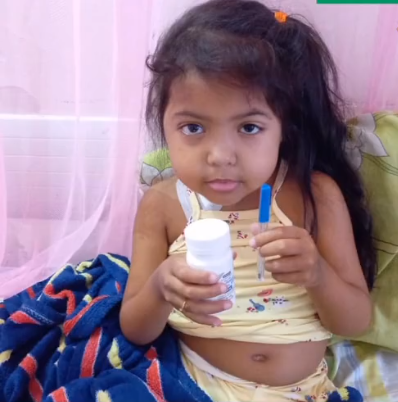
Jeannys Herrera fue diagnosticada como paciente renal en enero de 2016, cuando tenía 4 años de edad | Foto @santiysusamigos
Jeannys asistía a las consultas del hospital una vez al mes, siempre y cuando no tuviera recaídas; en ese caso debía ir cada 15 días hasta que estuviera estable. Iba al preescolar y acompañaba a su mamá al trabajo, en las calles de Petare, zona donde vive. Allí se las arreglaba vendiendo chucherías, chupi, cigarrillos. Lo que hubiera.
Las medicinas al principio se las daban en el hospital, hasta que poco a poco el centro de salud no tenía disponibilidad y le tocaba a Gineth comprarlas. Era difícil para ella siendo madre soltera y sin las posibilidades económicas de un ingreso fijo.
La crisis del hospital se ha visto no solo en la falta de medicinas, sino también en los servicios que presta: actualmente, de los nueve ascensores que posee, solo funcionan dos. Solo dos baños están habilitados para pacientes y familiares, y están ubicados en el área de emergencia.
Aunque el acceso al hospital está restringido desde hace 5 años, solo pueden entrar pacientes y familiares, para este reportaje se pudo constatar que el laboratorio de Nefrología no funciona. Desde hace 5 años aproximadamente en el área de Odontología tampoco prestan servicio. Endocrinología funciona, pero no completamente: emergencia y laboratorio no prestan servicio. El laboratorio de Bacteriología tampoco está operativo. En Oftalmología solo funciona la emergencia. Dermatología funciona de forma intermitente. Neurología y Cardiología están cerradas. En el área de Neonatología, que tiene poca iluminación, solo 3 incubadoras están en funcionamiento. Medicina nuclear, donde hacen tomografías y resonancias, no funciona prácticamente desde que la inauguraron. A la fecha, de las 15 máquinas de hemodiálisis que posee el hospital, solo 7 están operativas: 3 para pacientes positivos en hepatitis C y 4 para pacientes negativos. Además, hay áreas, como hospitalización, que están en remodelación desde hace más de 5 años.

A la fecha, de las 15 máquinas de hemodiálisis que posee el hospital, solo 7 están operativas | Foto Karla Pérez Castilla
Durante el período 2007-2009 la Contraloría General de la República inspeccionó el procedimiento de contratación llevado a cabo por la Fundación de Edificaciones y Equipamiento Hospitalario (Fundeeh), que concretó 100 contratos de obras para la adecuación y modernización tecnológica de los servicios que conforman 8 centros asistenciales, entre ellos el Hospital de Niños.
Sin embargo, a través de un informe publicado en 2013, la Contraloría señaló que el plan de desarrollo y ampliación hospitalaria estuvo lleno de irregularidades, pues no se supervisó, inspeccionó, evaluó ni se hizo control técnico administrativo de las obras, ni de los términos de contratación establecidos entre la Fundeeh y los contratistas.
Se detectaron deficiencias generales en la ejecución y la contabilidad presupuestaria de Fundeeh, que imposibilitaron un análisis sistemático de las operaciones atinentes a los contratos y su repercusión en el presupuesto de la fundación.
La documentación contenida en los expedientes de los contratos fue insuficiente para determinar la correcta ejecución de los recursos asignados a los proyectos.
64 de los 100 contratos correspondientes a los 8 hospitales carecían de documentos comprobatorios sobre la selección y contratación de las empresas, la ejecución de las obras y de sus pagos.
Los 34 expedientes de contratos carecían de documentos que justificaran y sustentaran los anticipos concedidos a los contratistas. Tampoco existía documentación concerniente a las valuaciones de obras para amortización de anticipo, ni relativa a las órdenes de pago, cheques emitidos, situación actual de las obras.
En junio del año 2012 los retrasos en la ejecución de las obras eran significativos y privaban de servicios asistenciales a la ciudadanía. Para la fecha, 12 contratos tenían 4 años de retraso; 11 contratos, 5 años; 5 contratos, 3 años y 2 contratos, 2 años; todos con sucesivas y prolongadas paralizaciones durante largos períodos, con sus consecuencias en el incremento en los costos y en el deterioro físico de la infraestructura y equipos.
Las 11 obras concluidas tuvieron retrasos que oscilaron entre 5 meses y 3 años con 10 meses, pese a que el tiempo de entrega que se fijó no fue no mayor a 6 meses para cada una.

En el período 2007-2009 la Contraloría General de la República inspeccionó el procedimiento de contratación llevado a cabo por la Fundación de Edificaciones y Equipamiento Hospitalario | Foto Karla Pérez Castilla
Jeannys, a pesar de no poder correr y jugar como los demás niños, trató de llevar una vida normal, y por muy mal que se sintiera, siempre decía que estaba bien. Su condición no mejoró con el tratamiento. Las medicinas tampoco pudieron controlar su patología.
Tres años después de estar en tratamiento, cuando vieron que la ciclosporina no daba resultados, porque siempre mantuvo tres o cuatro cruces de proteínas, que nunca bajaron, tomaron la decisión de sustituirla por micofenolato. No mejoró, y poco a poco su salud se fue deteriorando. Y sus riñones fueron reduciéndose.
Esos primeros tres años acudiendo al hospital los vivió sin haber sido hospitalizada, al menos no de gravedad ni por períodos largos. Pero en 2020, cuando Jeannys tenía 7 años de edad, tuvieron que ingresarla de urgencia.
A mediados de abril sufrió una recaída como las que había vivido antes: se le hincharon rostro, manos, brazos y piernas. En el hospital le mandaron a hacer unos exámenes, que Gineth no pudo hacer de inmediato porque no tenía el dinero. A principios de mayo logró reunir el dinero y el día 6 la llevó de nuevo al hospital con los exámenes.
—La dejaron hospitalizada. Le ponían furosemida por la vía y ella respondía, pero cuando lo sustituían por vía oral, para darle de alta, no respondía, no le funcionaba; no orinaba y al día siguiente amanecía como un globo, y le mandaban a hacer placas. Tuvo hasta un derrame pleural de tanto líquido y empezaron a ponerle el medicamento vía endovenoso para que empezara a orinar. Estuvo en el hospital hasta el 6 de junio, duró como 2-3 días en la casa y se volvió a hinchar, y desde entonces duró hasta agosto hospitalizada. Ya para ese mes orinaba poco, unos 20 cc. Le dio una neumonía bilateral, amebiasis e infecciones respiratorias. Le cumplieron tratamiento con metronidazol y la desparasitaron.
Cuando la dieron de alta, en agosto, luego de estar dos semanas en su casa, Jeannys volvió a sufrir otra recaída y estuvo hospitalizada hasta noviembre. Tiempo después volvió a recaer y estuvo en el hospital hasta el 23 de diciembre. Para ese año, mediante ecos y placas, se dieron cuenta de que sus riñones se habían reducido: los tenía como los de un niño de 1 año; uno medía 6,9 y el otro, 6,7 mm.
Aunque el síndrome ya estaba en estadio 4, los médicos optaron por no dializarla, porque hasta ese momento su urea y su creatinina se mantenían estables.
Pero el buen funcionamiento de sus riñones duró solo tres meses. A finales de marzo de ese año, la urea y la creatinina las tenía muy elevadas, y el tratamiento que le mandaron no hizo mayor efecto. El 6 de abril ingresó de nuevo en el hospital y le dieron de alta cuatro días después, cuando los niveles bajaron.
—Para finales de mayo de 2021 recayó con una neumonía y volvió a ingresar el 2 de junio. Le curan la neumonía, y el 17 de junio, 2 días antes de su cumpleaños, le mandan a hacer sus exámenes de control para darle de alta, y es cuando detectan que sus riñones habían dejado de funcionar. No estaban depurando las toxinas que tenía que botar, y la urea y la creatinina se elevaron demasiado. La enfermedad de Jeannys había avanzado: tenía una insuficiencia renal crónica en estadio 5.

Para mayo de 2021 los riñones de Jeannys Herrera habían dejado de funcionar. Su enfermedad había avanzado | Foto @santiysusamigos
Habían pasado cinco años de haber sido diagnosticada como paciente renal. En todo ese tiempo Gineth, a pesar del miedo que la invadía por el avance agresivo de la enfermedad de Jeannys, se enfrentó como pudo y con todo lo que tuvo para que su hija recibiera siempre los tratamientos y la atención que necesitaba.
—Dormía en el suelo, dormía en una silla con ella montada encima, pasaba hambre, no tenía para un examen, no tuve a alguien que me dijera ‘te voy a llevar un plato de comida para que tú y tu hija coman’. Yo prefería mil veces no vestirme y no comprarme ni un caramelo, pero que a mi hija nunca le faltaran sus cosas. Ella sabía la gravedad de su enfermedad, porque cuando se sentaba a hablar con alguien le explicaba la enfermedad mejor que yo: «Yo en cualquier momento me puedo morir, porque tengo un síndrome nefrótico, mis riñones se redujeron y ahora mi enfermedad es peor; ya pasé a ser una paciente crónica y estoy en estado 5», explicaba. No tenía miedo a morir, su preocupación, su miedo, su dolor era por mí.
Sin embargo, a pesar de que Jeannys conocía la gravedad de su patología, y padecía las dolencias de las recaídas constantes y de los efectos secundarios de las medicinas que tomaba, evitaba manifestarle a Gineth cómo se sentía para no preocuparla.
—Mi hija, en sus primeros cuatro años con la enfermedad, nunca me llegó a decir «mamá, yo me siento mal, tengo dolor». Nunca. Pero yo me daba cuenta de todo, que se sentía mal. Ella tenía sus amiguitos en el hospital, pero la mayoría murió; enterarse de la muerte de uno siempre la afligía. A mí me daba miedo tener que pasar por eso. Ella me preguntaba ¿mamá, quién murió?, y yo tenía que decirle.
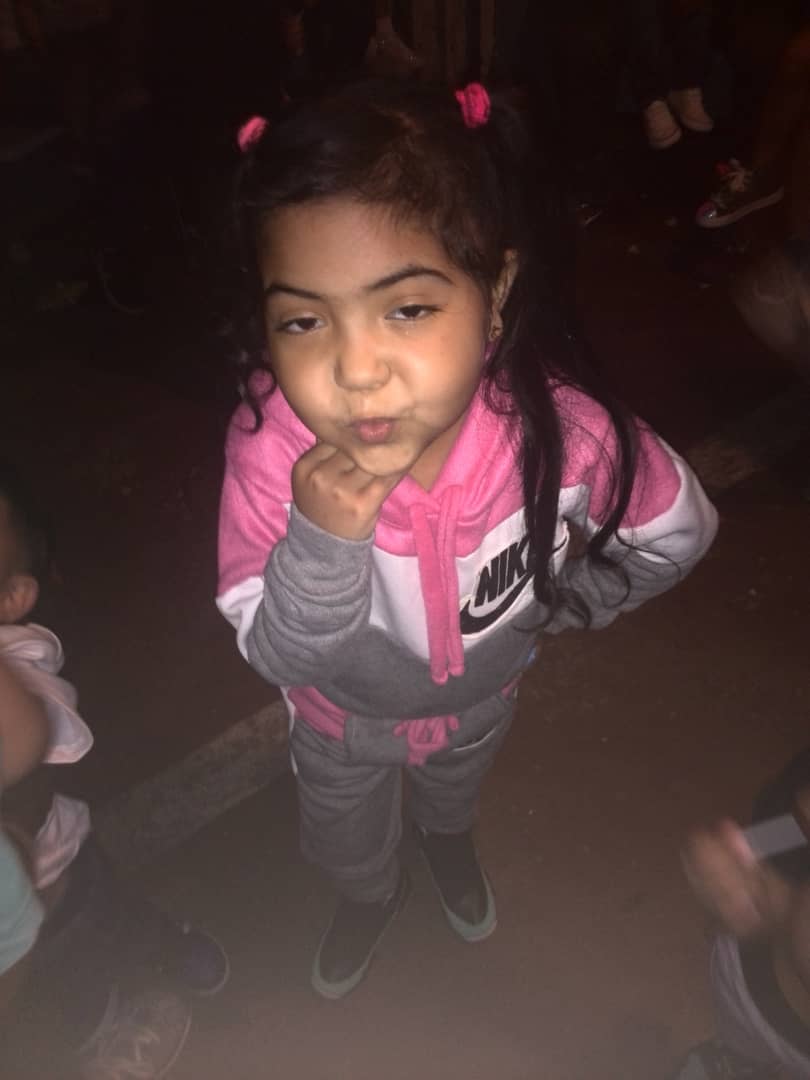
Jeannys Herrera, a pesar de no poder jugar como los demás niños, trató de llevar una vida normal | Foto @santiysusamigos
El 19 de junio Jeannys cumplió 9 años de edad. 6 días después, el 25, los médicos le informaron a Gineth que había que ingresar a su hija a cirugía para ponerle un catéter porque tenía que recibir hemodiálisis. Ese día tuvo su primera hora de terapia renal sustitutiva. A partir de entonces le establecieron 2 días a la semana de diálisis.
—Ella salió bien del quirófano, de su primera diálisis salió caminando. Ella me demostró muchas cosas, que la fuerte era ella y no yo. «Mamá, no llores que todo va a estar bien», me decía.
Durante su primer mes de diálisis, Jeannys se contaminó con una bacteria; le detectaron estafilococo en la sangre. Gineth presume que lo contrajo en la máquina de diálisis, pues antes de que empezaran a dializarla por primera vez le hicieron un hemocultivo y había salido negativo.
El martes 3 de agosto, cuando le tocaba dializarse, estaba Niurka grave en hemodiálisis, por lo que Jeannys tuvo que entrar a las 7:00 pm a la unidad. Ese día su catéter estaba disfuncional y al día siguiente los médicos decidieron cambiarlo.
—No la metieron a quirófano ni nada, se lo cambiaron ahí, por sendilla. Lloraba estando dentro, pegaba gritos y yo lloraba afuera. La dializaron una sola hora porque no toleró. El jueves 5 de agosto la dializaron 2 horas. El viernes la dializaron sus 3 horas normales, pero salió descompensada. Aquí fue cuando empezó todo. Mi hija agonizó sábado, domingo, lunes y martes. Ese viernes ella salió mal. Yo lo que sentí fue dolor en mi pecho, y me la llevé a planta baja para que llevara sol, porque había salido pálida. Y ella lo que hacía era abrazarme. Yo me puse a llorar. Yo sentía que mi hija en cualquier momento se me iba a morir. Ella me pidió que la llevara al cuarto porque tenía sueño. Pero cuando subí, ella empezó a sangrar por los huequitos de las orejas, donde van los aretes, y también empezó a sangrar por los labios. La doctora le puso unos algodones y se le paró el sangrado, pero a la media hora empezó a sangrar de nuevo. La doctora le puso medicamento, le pusieron plasma, plaquetas y la transfundieron, y se le paró el sangrado, pero no como debía. Ella estaba acostada, no me quitaba la mirada de encima y no me decía nada. Entonces le dije que me prometiera que nunca me iba a dejar sola. «No, mamá, yo nunca te voy a dejar sola», me dijo.
A las 6:00 pm, cuando Jeannys se levantó, le pidió a su mamá que la llevara al baño, que necesitaba defecar. En ese momento se dio cuenta de que su hija había expulsado un coágulo de sangre muy grande.
—Llamé a una doctora que estaba en el servicio de Jeannys y me dijo que había que ponerle plasma y la dejaron en la emergencia. Ella empezó a sangrar por la nariz, por la boca, por donde la puyaran para agarrarle las vías. Ella no quería ni que yo la tocara. «Déjame, déjame tranquila», me decía. Estaba como molesta. El sábado, como a la medianoche, tuve que llevar a la Clínica Luis Razetti un PT y un PTT para verificar los tiempos de la sangre. Como a la 1:00 am me entregaron los resultados y los tiempos salieron prolongados. Los doctores estaban desesperados, tuvieron que ponerle vendas porque estaba sangrando por todos lados, le ponían sangre por un lado y ella pedía que no le pusieran nada. Le mandaron a poner oxígeno porque su saturación empezó a bajar. El domingo mi hija seguía con dificultad para respirar y empezó a convulsionar. Ella nunca había convulsionado. Yo lo único que hacía era llorar. Me salí de la habitación y empecé a pegar gritos. Yo me sentía sola, yo quería que alguien me diera una voz de aliento, que me dijera que mi hija iba a sanar. Pero no. Mi hija agonizó 4 días. Ella lo que me decía era que tenía hambre, pero no podía darle nada porque desde el sábado la habían puesto en dieta absoluta, solo le pasaban solución y le daban agua. «Mamá, tengo mucha hambre, dame una compota», me decía. Llamó por teléfono a la doctora y le dijo que se iba a morir de hambre si no le daban algo. Pero la doctora le dijo que tenía que esperar hasta el lunes a ver si los de gastro permitían que comiera.
Jeannys empezó a saturar a 80 y debían nebulizarla, porque tenía una infección respiratoria, pero ella no se dejaba. Cuenta Gineth que se desesperaba y empezaba a gritar, pedía auxilio y se le volteaban los ojos. Tenían que ir corriendo a quitarle el nebulizador para ponerle el oxígeno.
—El lunes en la mañana, apenas se levantó, me dijo que se estaba haciendo pupú: cuando la estoy sentando en la bacinilla, defecaba negro. Estaba séptica, se me pudrió por dentro. Y de repente empezó a convulsionar, eran como las 7:30 de la mañana. Empezaron todos los doctores a correr y le pusieron diazepam y la doparon y se quedó dormida. Ya en la noche, como a las 7:00, se despertó y empezó a convulsionar, se partió toda la lengua y vomitaba sangre, tuvieron que ponerle un tubo para que mordiera el tubo y no la lengua. La volvieron a sedar y duró sedada como hasta las 11:00 de la noche.
El martes, a las 2:00 am, había otro niño grave en emergencia, era Winder Rangel, uno de sus compañeros y quien decía que Jeannys era su novia. Ella escuchó cuando dieron orden de preparar todo porque Winder había entrado en paro.
—Pero él ya había muerto, él se había quedado dormido y me imagino que cuando su mamá lo toca es que se da cuenta y llama a los médicos. Entonces cuando yo bajo adonde está mi hija, ella empezó a saturar, imagino que se asustó al saber que uno de los compañeros con quien más compartía falleció. La saturación le empezó a bajar a 60 y seguía con la dificultad para respirar. «No aguanto, mamá. No aguanto más, ya no puedo más, déjame descansar», me decía. Y me pidió que la cargara y la abrazara. En ese momento le canté, y le pedí a Dios que no se la llevara todavía, que mi hija era todo para mí. Así pasamos toda la madrugada, hasta que se quedó dormida. A ella la iban a meter a diálisis a las 4:00 de la mañana, pero no había agua. Y a las 7:00 la llevaron a la sala de hemodiálisis, con oxígeno. Ya más tranquila me dijo: «Voy a salir de la diálisis para que tú me des mi compotica». La dializaron por una hora. Mientras estaba en diálisis, la doctora me dijo que en cualquier momento mi hija se iba a morir. Cuando salió, ella empezó a decirme otra vez que le quitara el oxígeno: «Mamá, quítame el oxígeno que ya quiero descansar. Ya estoy cansada de que me estén puyando y que me estén dializando, quiero descansar». Yo sentía que mi vida se me estaba yendo.
La mamá de Jeannys recuerda que otra vez le bajaron las plaquetas, empezó a sangrar de nuevo por todos lados. El Hepafil se lo pusieron con algodón, pero igual sangraba. No esperaban ni que se le cumpliera la hora y le ponían vitamina K y ciclokapron, y nada le paraba la sangre.
—Llegó un momento en que haciendo fuerza para respirar, y sin verme fijo, porque tenía los ojos en blanco, me dijo en el oído: «Mamá, te quiero mucho, pero ya no aguanto más». Yo la puse en la cama y me salí a llorar y a pegar gritos, ya no hallaba qué hacer. Era un desespero horrible. Y cuando entré otra vez todos los doctores estaban encima de ella porque estaba sangrando por todos lados. Mi hija en menos de una hora se gastó hasta dos paquetes de pañales. Hacía pupú con sangre, y los doctores decían que ella estaba séptica. Decidieron pasarla a sala C, donde entuban a los niños. Pero cuando vi a mi hija tan mal, que volteaba los ojos para arriba, yo me desmayé. Yo pensé que mi hija se me había muerto en ese momento. En sala C le pusieron otra clase de tubo, con la mascarilla, para que le llegara más oxígeno, pero ni así le llegaba.
Eran las 5:00 pm. Los doctores decidieron que a Jeannys había que volverla a dializar.
—Cuando salió de la diálisis, me llamó y me dijo: «Mami, no llores, yo no te quiero ver llorando. No te quiero ver sufriendo. Yo voy a sanar, tú sabes que yo soy una guerrera. Y Dios me dijo que yo iba a sanar, que iba a estar bien. Siempre voy a estar contigo». Ella se estaba despidiendo de mí, pero yo no lo veía de esa manera. Empezó a ponerse mal. Yo me despedí de ella, le di un besito, le agarré la manito y le dije que la iba a esperar, pero ya ella no me veía porque estaba sedada. En ese momento, a la 1:00 de la madrugada, la iban a entubar. Cuando la estaban entubando ella empezó a sangrar por la boca, el tubo estaba lleno de sangre, le pusieron una sonda, tenía un guante lleno de coágulos de sangre, tenía sondas por la vagina. Horas más tarde salió una doctora y me dijo: «Las posibilidades de que ella muera ahora son mayores, porque como ya te había dicho, ella tiene un derrame interno y está sangrando por todos lados». Entonces yo le pedí que si no le daban esperanzas de vida que me dejara darle su compota y me dijo que sí, eran como las 7:00 de la mañana. Cuando yo pasé, mi hija estaba saturando 80 y cuando le hablé la saturación le llegó a 100. Pero después se descompensó, la saturación le llegó a 21. Ellos me mandaron a buscar un plasma al Banco Central de Sangre. Y me fui en mototaxi. Me fui con un susto y un mal presentimiento. Y en el camino iba pidiéndole a Dios que no se llevara a mi hija. Cuando llegué al hospital nuevamente, al área de sala de espera de terapia intensiva, el doctor me dice: «Mamá de Jeannys, la niña acaba de entrar en paro. El corazón se va deteriorando más». Otros médicos y enfermeras entraron corriendo donde estaba mi hija. Jeannys salió del paro y volvió a entrar en otro. En el tercer paro yo le dije al doctor que me la dejaran tranquila, que si no me le daban esperanza de vida, ¿para qué me la van a seguir reanimando? Porque, en todo caso, iba a seguir entrando en paro y la que iba a seguir sufriendo era ella, que si la voluntad de Dios era llevársela, iba ser así, que yo como mamá voy a vivir con mi dolor toda mi vida, pero ya, que me la dejaran tranquila. Cuando pasé a verla, mi hija estaba toda llena de sangre, yo solo lloraba y le preguntaba por qué me había dejado si me había prometido que no me iba a dejar. Después que la limpiaron, yo la cargué y empecé a cantarle, en ese momento yo escuché cuando ella exhaló. Fue ahí cuando dio su último suspiro.
Jeannys murió el miércoles 11 de agosto de 2021, a la 1:05 pm, por falla multiorgánica, causada por coagulación de consumo extenso y falla respiratoria.
***
Se estima que en estos casi 5 años que el sistema de procura de órganos lleva suspendido, más de 960 personas no han podido ser trasplantadas a partir de donante fallecido, de las cuales 10% (150) corresponde a niños como Santi, también compañero de hemodiálisis de Niurka y Jeannys, quien una mañana, tras sufrir una recaída y pasar dos días en terapia intensiva, se levantó dispuesto a llevar a cabo una nueva misión, que venía con un mensaje de transformación.
Harol Santiago Alcalá Díaz, o Santi, como lo llamaban familiares, amigos y hasta quienes no lo conocieron, nació en Cumaná, estado Sucre, en un parto prematuro, a las 32 semanas de gestación, el 22 de julio de 2007. Su nacimiento fue complicado pero, afortunadamente para él y para sus padres, nació sano. Eso pensaron.
Cuando Santi tenía 2 años y 8 meses, empezaba para él una nueva etapa de aprendizaje en su vida: el desarrollo de sus habilidades en la guardería. Era un niño físicamente saludable. Su desarrollo físico, social, emocional y cognitivo evolucionaba como el de cualquier niño. Al menos, así parecía.
Era junio de 2010, faltaba un mes para su cumpleaños número 3, cuando un día se enfermó. Rosaliz Díaz, su madre, no asociaba sus síntomas con nada grave.
—Era extraño, porque solo se le hinchaban los ojos. En la mañana amanecía hinchado, y ya al final de la tarde estaba como si nada.
Ese lunes, sus padres no tenían sospecha de que Santi estuviese enfermo. Rosaliz pensaba que amanecía hinchado porque había llorado durante la noche. El día siguiente fue igual. El miércoles, Rosaliz llamó al pediatra y él lo asoció a un cuadro alérgico por algo que pudo haber comido en la guardería. Le propuso esperar cinco días para llevarlo a consulta. Sin embargo, al cabo de dos días, Santi ya tenía las piernas y el abdomen mucho más abultados.
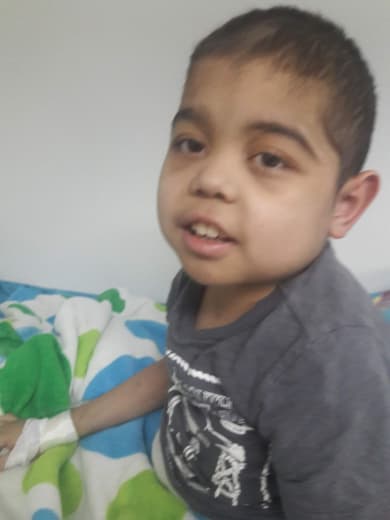
Se estima que más de 960 personas no han podido ser trasplantadas | Foto cortesía
Decidió no esperar más y lo llevó al médico. Santi fue ingresado el sábado en la Clínica de Oriente, en Cumaná.
Le hicieron exámenes de urea, creatinina, albúmina y de orina. En ellos se dieron cuenta de que estaba botando las proteínas por la orina. Tenía proteinuria y síndrome nefrótico.
—La doctora de guardia, después de hacerle los exámenes, me preguntó: «Mamá, ¿usted tiene seguro?». Le dije que sí, que por qué preguntaba y me dijo que al niño había que dejarlo hospitalizado. «Lamentablemente tiene una enfermedad renal incurable», me dijo.
Era su primera hospitalización y allí estuvo durante 20 días.
Desde entonces, la vida de Santi no volvió a ser la misma. No podía comer ni beber líquido como antes, a partir de ahora todo era restricciones en su alimentación. Le cambiaron la dieta, tenía que ingerir menos líquidos, no podía tomar agua o sopa en las cantidades que acostumbraba, y los dos vasos de jugo que se tomaba a diario ya no los volvería a consumir.
—Psicológicamente fue fuerte, porque él lloraba y si lloraba se hinchaba. Se robaba el agua. Controlarle las dosis de agua que podía tomar no fue fácil, se me escapaba. Una vez lo conseguí tomando agua de la poceta. Yo estaba infartada.
Lo que no sabía Rosaliz era que las conductas que estaba manifestado Santi, frente a esos cambios en su rutina alimenticia, eran normales en un paciente con insuficiencia renal.
—Cuando llamé a su nefróloga me explicó que ellos van a tomar el agua de donde sea, así sea de un charco, por desesperación. Él había pasado de tomar 2 vasos de jugo a tomarse 50 cc o, cuando mucho, 100 cc diarios de líquido cuando estaba en recaída. Tuve que aprender mucho, porque no sabía que la uva es líquida, no le podía dar patilla, melón. No sabía que ciertos alimentos le suben y le alteran el colesterol, los triglicéridos.
Santi empezó también a sufrir cambios de humor por las burlas de sus amigos, vecinos y primos, que le decían que parecía un extraterrestre.
—Él se hinchaba tanto que cuando caminaba parecía un globito. Al principio sí sintió ese rechazo. «Mamá, no quiero salir porque la gente me mira. Todo el mundo me pregunta qué tengo», me decía.
Durante los dos primeros meses de haberlo diagnosticado, los médicos no vieron mejoría. Tomaba esteroides, prednisona y atorvastatina, este último para disminuir los niveles de colesterol y triglicéridos. Estas solo eran algunas de las medicinas que formaban parte de su tratamiento para ese momento. Cuando le disminuían la dosis de prednisona, volvía a hincharse y botaba las proteínas en la orina. La evolución no fue la esperada porque no estaba respondiendo al tratamiento.
En agosto decidieron hacerle una biopsia para saber cuál era la afección real del riñón, y lo refirieron al J. M. de los Ríos. Sus padres hicieron todos los trámites y llegaron a Caracas el 12 de octubre de 2010.
—Nos recibió mi hermano y nos quedamos en su casa, en Montalbán. A Santi lo dejaron hospitalizado tres días porque era algo sencillo: era punzar el riñón, sacarle la muestra y hacer la biopsia.
La biopsia arrojó que Santi tenía una glomerulonefritis. De acuerdo con el diagnóstico, era un síndrome nefrótico leve que con tratamiento iba a mejorar, y luego, tal vez, iba a desaparecer o controlarse. Sin embargo, en su caso, nada de esto sucedió, porque él tuvo siempre cambios muy bruscos y su deterioro renal fue muy rápido.
Por lo lejos que era para ellos trasladar a Santi a Caracas cada vez que necesitara consulta, en el hospital le dieron a sus padres una referencia para que fuese tratado en Barcelona, estado Anzoátegui, a dos horas de Cumaná. Y dos días después de la biopsia, regresaron a su casa.
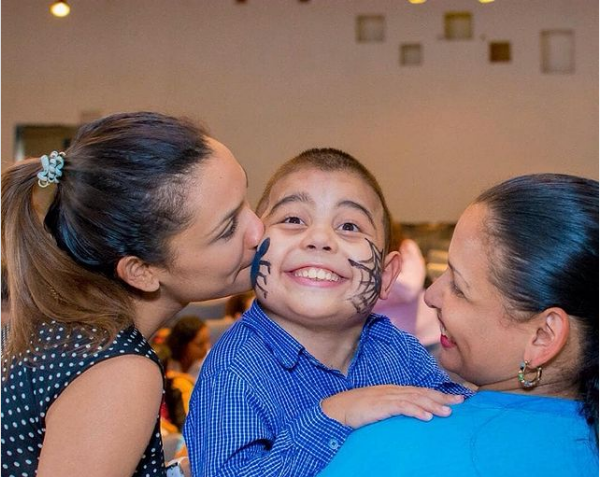
En octubre de 2010 a Santiago Alcalá le diagnosticaron síndrome nefrótico leve | Foto @santiysusamigos
—Él se aferró mucho a Dios. Yo no soy una mujer de visitar iglesias, sí creo en Dios, pero no voy todos los domingos a misa. Pero en ese tiempo, una amiga le dijo que lo quería llevar a la iglesia y él me dijo que quería ir. Entonces un domingo lo llevé. El pastor lo ungió y le dijo que estaba sano. Como a los 15 días, en noviembre, tuvo una recaída muy fuerte, y me dice: «Mamá, viste que Dios no existe», y le pregunté por qué decía eso. «Porque ese pastor me dijo que yo estaba sano y mira como estoy de hinchado», me respondió.
Para esa fecha a Santi lo tuvieron en el Hospital de Niños Rafael Tobías Guevara de Puerto La Cruz, en terapia intensiva, porque tenía mucho líquido en la barriga. El pediatra trató de controlar la hinchazón pero no pudo, y lo trasladó a Barcelona. Llegó muy mal. El doctor le dijo a sus padres que estaba muy grave y que como él tenía una enfermedad crónica, tal vez no pasaba de esa noche, así que debían prepararse para lo peor.
—Santi estuvo dos días inconsciente. Yo le estaba agarrando la mano y abrió los ojos. «Mamá, soñé con Dios. Me dijo que todo iba a estar bien, que yo estoy sano», me comentó.
Y realmente, cuenta Rosaliz, desde que él tuvo ese despertar, su conciencia cambió.
Salió de terapia intensiva, pero permaneció hospitalizado durante todo el mes de noviembre y diciembre.
Antes de que Santi tuviera ese sueño, tenía que acudir en grupo familiar al psicólogo porque tenía actitudes agresivas; se molestaba porque quería tomar agua y no podía. Se la robaba. En su casa ya no podían tener agua en la nevera, los grifos tenían que estar sellados.
Pero después de haber soñado con Dios, él decía que estaba sano, ya no quería usar tapabocas. Su actitud cambió.
En 2011 comenzó a sufrir de la tensión y se la controlaban con enalapril, guayaten, losartán y nifedipina. Los tomaba todos al mismo tiempo.
Los tres años siguientes, Santi pasó por muchas recaídas y hospitalizaciones. También estuvo bajo muchos tratamientos, entre ellos esteroides como Solu-Medrol, para prevenir la liberación de sustancias en el cuerpo que causan inflamación; la ciclofosfamida, un agente quimioterapéutico, y CellCept, un inmunosupresor. Esos tratamientos no le funcionaron, y a finales de 2013 la doctora le informó a sus padres que la enfermedad estaba en estadio 4 y tenía que empezar diálisis.
Santi comenzó a padecer los efectos secundarios de las medicinas, el CellCept le daba mucho cuadro diarréico, le alteraba la parte gastrointestinal, se le subía la tensión, el colesterol, los triglicéridos. Para ese tiempo también debía tomar omega 3. El guayaten le provocaba crecimiento de vello en todo el cuerpo, entonces no tenía más opción que soportar el bullying. La gente se refería a él como el lobito.
—Antes de ser trasplantado había que cumplir un protocolo. Yo siempre busqué varias opiniones fuera de Barcelona. Nos trasladamos a Caracas en octubre de 2013 y lo vio un nefrólogo en la Clínica Razetti y me dijo que sí, que el niño se podía trasplantar y que no necesitaba diálisis todavía. También me dijo que el mejor trasplantólogo del país estaba en el Hospital Militar, y desde entonces le hice la cacería al doctor David Arana.
En ese entonces, a pesar de que el Hospital Militar ya prestaba servicio a la ciudadanía por orden del fallecido presidente Hugo Chávez, aún era engorroso el proceso de ingreso para las personas que no eran de rango militar o no estuviesen asegurados allí. Rosaliz le insistió durante casi un mes al doctor Arana, quien además era el director de la unidad de trasplante, que revisara el caso de su hijo. Hasta que lo convenció.
En una primera cita, el doctor dijo que Santi estaba listo para el trasplante pero que en el país, para que las personas puedan ser trasplantadas, tienen que estar en hemodiálisis o diálisis peritoneal. Optó por ponerle el catéter peritoneal para que lo fuese madurando. Posteriormente, entraría en lista de espera, y en enero de 2014 sería el primer niño trasplantado porque estaba en muy buenas condiciones físicas.
La hospitalización de Santi en el Hospital Militar fue el 12 de noviembre de 2013, a partir de esa fecha se le practicaron los exámenes de interconsulta, que corresponden a todas las especialidades, y la fijación del catéter se llevó a cabo el 13 de diciembre. Para esos días, Santi empezó a manifestar crisis de ausencia y, a través de una tomografía, los médicos se dieron cuenta de que había nacido con una atrofia cerebral cortical y que tenía un quiste subaracnoideo en el lóbulo derecho.
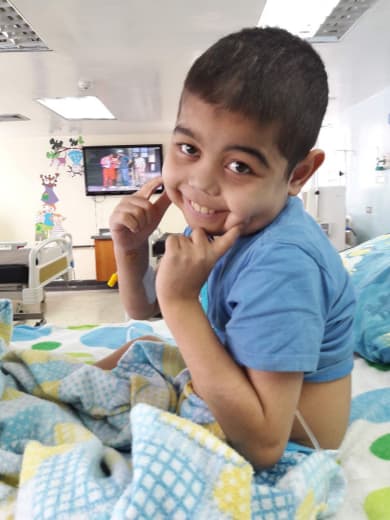
En 2013, a través de una tomografía, los médicos se dieron cuenta de que Santiago Alcalá había nacido con una atrofia cerebral cortical | Foto Cortesía
El 21 de diciembre le dieron de alta y ese mismo día viajaron a Cumaná.
—Desde que le pusieron el catéter para que lo madurara, Santi empezó a cambiar; él era muy activo, pero en esos días, empezó con fiebre, empezó a suturar: botaba pus por el catéter. Lo llevamos al médico el 30 de diciembre porque ya no aguantaba el dolor de barriga. Cuando lo revisan, Santi estaba descompensado porque tenía tres bacterias en el catéter nuevo sin usar, esas bacterias las agarró en quirófano. Tenía klebsiella, estafilococo y pseudomona.
Era la segunda vez que Santi estaba en terapia intensiva, esta vez en el Centro de Especialidades de Anzoátegui, en Lechería. El 31 de diciembre le quitaron el catéter peritoneal y empezó la búsqueda de uno para hemodiálisis.
Lograron conseguir el catéter el 5 de enero y ese día recibió su primera hemodiálisis. Fue en ese momento cuando tomaron la decisión de trasladar a Santi al Hospital de Niños de Barcelona. Y allí estuvieron hospitalizados hasta marzo.
—Como el catéter de hemodiálisis era provisional, decidieron ponerle, a finales de enero, nuevamente el catéter peritoneal. Él solo recibió hemodiálisis durante enero y febrero. A finales de febrero empezó la diálisis peritoneal en la casa. Se le hacía de 7:00 de la noche a 7:00 de la mañana.
En abril, en unos nuevos exámenes de serología, Santi daba positivo al citomegalovirus, lo que significaba que con esta nueva infección no podía ser candidato a trasplante, pues no podía ingresar a la lista de espera. Debía empezar un tratamiento, hasta que diera negativo al virus.
—El 4 de julio le hicimos todos los exámenes y se los mandé al doctor Arana, porque él lo monitoreaba por correo electrónico, y me dijo que ya estaba negativo, que lo llevara a su consulta el 28 de julio.
Días después, estando ya de regreso en Cumaná, en unos nuevos exámenes, salió reflejado que Santi tenía la hemoglobina en 4 g/dL y debían transfundirlo.
En la Clínica de Oriente programaron la transfusión para los días 12 y 13 de julio. Esos días Santi asistió a su cita con el hematólogo y fue transfundido sin complicación. Sin embargo, el 13 de julio en la noche, mientras estaba conectado a la máquina de diálisis, comenzó a gritar que le dolía la cabeza, vomitó y se defecó encima.
Horas más tarde, ya en la madrugada, Santi fue ingresado nuevamente en la clínica, le hicieron exámenes y lo dejaron hospitalizado. Fue revisado por la intensivista de la clínica y por el hematólogo que lo había transfundido.
—Yo le dije a la doctora que me dijera si tenía un derrame, porque él decía que le dolía la cabeza. Ella me dijo que todo estaba bien, que a lo mejor había tenido una tensión alta. A las 10:00 de la mañana al niño me lo dan de alta porque, según ella, estaba bien.
Como a las 2:00 de la tarde Santi estaba muy dormido y tenía movimientos involuntarios en sus ojos. Rosaliz llamó a la doctora para informarle lo que estaba pasando. Ella le sugirió que lo dejara dormir porque había pasado toda la noche en emergencia. Rosaliz no quedó convencida con esa respuesta y llamó a una pediatra amiga. «Sácalo de emergencia y hazle una tomografía, porque te aseguro que tiene un derrame cerebral», me dijo. «Le hicimos la tomografía y el radiólogo confirmó el derrame. Enseguida lo trasladamos al Hospital de Cumaná, porque era el único que tenía neurocirujano».
El neurocirujano ordenó intervenir a Santi con urgencia porque no iba a sobrevivir por mucho tiempo: tenía un derrame cerebral fulminante. La cabeza la tenía llena de sangre.
—La sangre comprime el cerebro y el cerebelo. Iba a colapsar. En ese momento no teníamos dinero para nada. Él decía: «Si lo operamos aquí en este hospital, se va a contaminar y se va a morir, hay que llevarlo a una clínica».
Rosaliz y su esposo recurrieron nuevamente a la clínica donde lo habían transfundido, porque ya no tenían seguro para hospitalización, y porque el derrame había sido ocasionado por un error del hematólogo que lo trasfundió. Querían que asumieran el error y lo operaran.
—El médico le subió bruscamente la hemoglobina y se le explotó una venita en la cabeza. Si él tenía la hemoglobina en 4, por lo general se sube a 9 o 12. ¿Por qué se sabe que fue un error médico? Porque en los exámenes que se le hicieron en la madrugada, cuando lo ingresamos de emergencia, salió que tenía la hemoglobina en 14. Los pediatras concluyeron que por ese aumento brusco de hemoglobina hubo el shock que hizo un émbolo.
En la clínica se sintieron comprometidos y aceptaron operar a Santi de inmediato; sin embargo, la operación se llevó a cabo bajo un compromiso de pago que los padres del niño debían cancelar más adelante, y que pudieron cumplir gracias a una ayuda de la Asamblea Nacional de ese momento.
—Estuvo en terapia intensiva, le hicieron el drenaje. Él había quedado tembloroso, pero bien. Hablaba, se acordaba de todo. En esa terapia intensiva duró como cinco días porque evolucionó muy rápido. El doctor pretendió darle de alta porque lo veía bien, yo le dije que no, que lo dejara unos días más en observación. Santi empezó a desmejorar, empezó a dormirse, se quedaba, empezó a convulsionar. Es cuando me dicen que hay que ponerle una válvula porque está generando demasiado líquido: había hecho una hidrocefalia obstructiva, a raíz del derrame. Llamo entonces al doctor Arana y le digo que lamentablemente había que ponerle una válvula y que tenía que ser en vejiga, corazón, o abdomen. En el abdomen no —me dijo—, porque por allí se dializa; en vejiga tampoco porque en Venezuela no todos saben poner válvulas que drenen en vejiga, así que sea en el corazón.
Cuando lo llevaron a la consulta con la cardiólogo, recuerda la mamá de Santi, la doctora no se percató de que ella estaba en la ambulancia en la que lo habían trasladado y se puso a revisar los exámenes con la intensivista. «No, vale, pero es que este muchachito no va a durar mucho», dice, y la intensivista le hace seña con los ojos, pero ella continúa: «Claro, porque aquí hay un coágulo (en el corazón) y está embolizando, y este coágulo en cualquier momento va a llegar al pulmón y lo que le va a dar es un paro respiratorio y ya». Cuando cayó en cuenta de que la madre estaba en la ambulancia, no sabía cómo recoger sus palabras.
Al llegar a la clínica, llorando, Rosaliz le dijo al doctor que hiciera lo que tuviera que hacer y él le respondió que Santi estaba en manos de Dios: «No hay nada que hacer; porque si le pongo algo para diluir el coágulo, le puede dar otro derrame cerebral y no lo va a aguantar».
Esa noche durmió como de costumbre; al día siguiente, en la mañana, desayunó. Al mediodía almorzó y se quedó dormido. A las 6:00 de la tarde trató de despertarlo y no respondía. No despertó más. Quedó en estado vegetativo el 23 de julio, un día después de su cumpleaños.
El 25 de julio, Santi comenzó a tener un fallo respiratorio, que era lo que había dicho la cardiólogo que sucedería.
—»Está agonizando, llama a tu esposo y preparen todo para su funeral porque él no va a sobrevivir», me dijo la doctora. Yo recuerdo que me peleé con ella, lloré, pataleé, hablé con Dios. Su frecuencia respiratoria disminuía. La doctora me dijo que si bajaba de 9, ya no había más nada que hacer, y ya iba por 11. Su papá y yo le decíamos que tenía que respirar, que tenía que vivir porque tenía muchas cosas por hacer. Fue en ese momento que le dije a Dios: Señor, dame la oportunidad para ser mejor mamá, para ser mejor persona. Eso fue como a la 1:00 de la tarde, tres horas más tarde la frecuencia respiratoria estaba estable. «No sé qué pasó, pero él está dormido, y te voy a decir: él siempre me hace dudar de los conocimientos científicos para poder creer que existe algo más. Es un milagro», me dijo la doctora.
A Santi lo dejaron un mes hospitalizado, hasta que los médicos decidieron que ya no había nada que hacer, pues él no volvería a hablar ni a caminar más nunca. Sí había otra opción, la de ponerle una válvula, pero implicaba mucho riesgo.
—Y su papá y yo nos vimos las caras y dijimos: Que sea lo que Dios quiera, porque mientras hay vida, hay esperanza; porque mientras él respire, nosotros tenemos la esperanza de que él va a volver a despertar.
En agosto se fueron con Santi a casa, contrataron a una enfermera para que ayudara a Rosaliz a percutirlo y a atenderlo.
—Yo lo alimentaba por sonda. Los médicos y enfermeras decían que yo estaba loca, porque yo sí me dediqué a atenderlo. Le hablaba, le ponía música, le ponía comiquitas; cuando le estaba dando la comida le decía qué era lo que le estaba dando. Se le hacía su diálisis: pasaba sus 24 horas conectado. Hubo ocasiones en las que yo veía que se movía y le decía a la doctora, pero ella me decía que eso eran las ganas que yo tenía de que él volviera a hablar, pero que él no iba a hablar más nunca ni se iba a mover más nunca, que iba a quedar así de por vida.
Dos meses después, a mediados de octubre, una mañana Rosaliz fue a desconectarlo de la diálisis, le estaba dando los buenos días y diciéndole lo que iba a desayunar, cuando abrió los ojos y la llamó mamá.
—Para mí eso fue un impacto. Llamé al papá para que viera lo que estaba haciendo Santi, y le dije: «Santi, repíteme lo que me dijiste: Maaa-Má»—. Estaba empezando de cero. Su nefrólogo no lo podía creer.
A Santi le empezaron a realizar fisioterapia. Rosaliz se dedicaba a él mañana, tarde y noche. Le estimulaba la lengua, los brazos, todo, pues había vuelto a ser un bebé. Aprendió a aplaudir, a comer, a hablar.
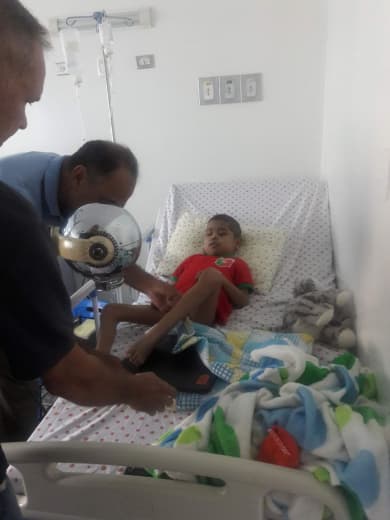
El 23 de julio de 2014 Santiago Alcalá quedó en estado vegetativo| Foto Cortesía
Tenía siete años y una condición neurológica comprometida. Había perdido su capacidad de interacción con el medio que lo rodeaba, el desarrollo de las funciones cerebrales y la formación de su personalidad.
A finales de ese mes, Santi, como cualquier bebé de meses que está explorando las cosas que lo rodean, se llevó a la boca el catéter peritoneal y lo mordió, lo que desencadenó una nueva infección.
A raíz de esto, a principios de noviembre fue sometido a muchas intervenciones de cambio de catéter en el Hospital de Cumaná, pero ninguno funcionó.
A finales de mes se complicó por los cambios de catéter, empezó a tener mucha fiebre, no lo podían dializar porque no tenía catéter y al llegar la sangre contaminada al cerebro, empezó a tener convulsiones. Tenía todos los valores elevados y había que hacerle hemodiálisis. Cuando el neurólogo se lo comunicó, la mamá de Santi llamó a su nefróloga de Barcelona y esta le dijo que ya estaba bueno, que lo dejara descansar.
—Doctora, mi hijo se me puede morir si sigue convulsionando —le respondí—. Cuando llamé al J. M. me dijeron que tampoco había cupo para hemodiálisis, que ya no podían admitir un niño más. La opción de mi hijo era morir en Cumaná. Con los valores elevados y por convulsión. Pero contamos con el esposo de una amiga que tenía un cargo muy importante en el gobierno, que llamó al ministro de Salud en ese momento, y apareció el cupo de hemodiálisis en el J. M. Después me llamó la subdirectora del hospital y me dijo que me estaban esperando, que haríamos borrón y cuenta nueva. «Ya su niño tiene su cupo aquí y lo puede traer cuando pueda», me dijo.
Pero el problema al que se enfrentaba Rosaliz no era solo por un cupo en un hospital, también era el traslado.
A su hijo no lo podían llevar de Cumaná a Caracas en ambulancia porque convulsionaba cada dos horas, tenía que ser trasladado en aeroambulancia.
—Había ocurrido un accidente en el que resultaron varios quemados y en toda Venezuela solo había una aeroambulancia operativa, la del Grupo de Transporte Aéreo N°5 de La Carlota. Era difícil que la prioridad fuese el caso de Santi porque necesitaban trasladar a los quemados. A mi hermano, como vivía en Caracas, le pedí que preguntara quién nos podía ayudar a trasladar al niño. Mientras tanto, me fui a hacerle un show al gobernador de ese momento porque no era posible que no podía hacer nada para trasladar a Santi. Yo estaba con una amiga mía y vecina cuando mi hermano me llama y me dijo: «Rosi, este es el hombre que te puede ayudar, pero desde ya te digo que es misión imposible porque hay unos quemados y hay una sola unidad. Edison Ruiz, se llama». Mi amiga, que escuchó el nombre, se sorprendió: «¡No te creo!». ¿Lo conoces?, le pregunté. «Claro, él fue mi novio». Lo llamó y le dijo que se quedara tranquila, que al día siguiente lo buscaría.
El 3 de diciembre llegaron a Caracas.
Al ingresar en el hospital, a Santi le practicaron varios exámenes, fue allí donde se dieron cuenta de que la infección, que en Cumaná la estaban tratando como bacteria, era en realidad por un hongo, una cándida, por esto el tratamiento que le suministraban no daba resultados.
El día 4 comenzó a dializarse. En ese momento en el hospital también apareció el catéter, porque él había sido referido por el ministro de Salud.
Para ese momento ya Santi hablaba un poco más, no caminaba todavía, pero sí se expresaba. Tenía conciencia. Y empezó a manifestar un amor inusual por la gente.
—Yo creo que él tuvo un alzhéimer prematuro, porque él no se acordaba de qué comía; si, por ejemplo, comía arepa, decía que había comido pollo. Pero sí se acordaba de su papá, de su hermano, y a todos los que no recordaba les decía tío o tía. Él me decía: «Mamá, tenemos que ayudar a la gente. Mamá, no seas mala, tienes que compartir».
Debido a que padecía varias patologías y tenía que tomar varios medicamentos, sus padres hacían de todo para tratar de conseguir las medicinas por el período de un año.
—Él siempre nos hacía quedar como malos mientras esperábamos para que entrara junto con sus compañeros a la sala de hemodiálisis, porque si una mamá decía que no tenía calcio, él me decía: «Mamá, en la casa tienes una caja de calcio completa y mis amiguitos no tienen». Al día siguiente él se aparecía con la caja de calcio para todos los muchachitos, porque él decía que Dios dice que debemos compartir con nuestros amigos. Cuando íbamos por la calle y se nos aparecía un mendigo o alguien pidiendo comida, me decía: «Mamá, cómprale una empanada».
Cuando Rosaliz le decía a Santi que no tenía dinero, él le replicaba: «Claro que tienes dinero, tú trabajas, él no trabaja. Y tenía que comprarle la empanada. Él tenía un amigo cerca del hospital y todas las mañanas me hacía comprarle una empanada al señor. Él fue el que nos enseñó que debemos amar por sobre todas las cosas, no tener esa distinción de que te dan más o te dan menos. Una vez, en una fiesta de una fundación, todos los niños salían con dos o cuatro regalos. Ese día, el padrino de Santi no fue a la fiesta y entonces le regalaron una almohadita, y yo sinceramente por dentro estaba indignada. Pero resulta que cuando salió, me dijo: «Mamá, el mejor regalo que me han dado en toda mi vida es este. Esto es justo lo que yo quería». Para ese momento, había una mamá que había tenido a su hijo, que era un amiguito de Santi. Entonces, cuando ella vino a mostrarle al bebé, él le dijo: «Mira, es que te tengo el regalo perfecto», y le dio la almohada. Si le preguntábamos ¿qué quieres?, respondía: «Quiero comer helado, pero para mí y para mis amigos». En ese momento empezamos a ayudar a sus amigos. Ya no le conseguíamos el tratamiento para un año, sino para seis meses y tratábamos de darle a sus compañeritos. Fue entonces cuando pensamos en abrir una fundación, no teníamos la fundación constituida, pero sí el nombre: Santi y sus amigos. Él tenía un amigo que era socio del Parque Jurásico, y cuando lo veía le decía a Santi: Compadre, ¿cuándo vas al parque?»
—Bueno, compadre, tú sabes que si yo voy tengo que llevar a mis amigos —le respondía—. Y en esas salidas se lleva a 30 o a 40 amiguitos.

Cuando Santiago Alcalá despertó del estado vegetativo, empezó a manifestar un amor inusual por la gente | Foto Cortesía
Cuando se radicaron en Caracas, al principio les tocó vivir en hoteles: todos cerca del hospital, porque aunque saliera bien de las hemodiálisis, de repente, en la madrugada, convulsionaba.
—No le alquilaban a una mamá con niños, y menos con una condición porque piensan que se van a apoderar de la casa. Logramos conseguir una casa, pero allí duramos tres meses, luego nos fuimos a vivir a la casa Ronald McDonald, allí pasamos ocho meses; vivimos en Hogares Bambi, hasta que nos quedamos en Las Mercedes dos años.
A los padres y pacientes no solo les toca hacerle frente a las enfermedades sino también al olvido del Estado. Ante ello, las protestas para exigir que los pacientes de todos los servicios reciban atención de calidad y se les garantice el derecho a la salud son recurrentes en las afueras del centro de salud. Y aunque llevan años tomando las calles para denunciar la precariedad del servicio que reciben sus hijos, sus voces no han sido tomadas en cuenta y no han logrado mejoras significativas dentro de la institución. Los médicos también han ejercido su derecho a la protesta en distintas ocasiones.
En varias oportunidades el gobierno ha aprovechado estas actividades de protestas para enviar medicamentos y que de esta manera la dotación quede registrada en los medios de comunicación, como sucedió en marzo de 2021, cuando en plena manifestación del personal de salud y familiares de pacientes, envió un camión con antibióticos. En esa oportunidad, Huniades Urbina, presidente de la Sociedad de Pediatría y Puericultura, aseguró que cuando anteriormente esto ha pasado, horas más tarde sacan las medicinas por la puerta trasera del hospital y se las llevan.
Urbina denunció además que el Hospital de Niños no cuenta con una programación seria de dotación de insumos, por lo que el gobierno envía los medicamentos en ocasiones puntuales de protestas.
A pesar de que el J. M. de los Ríos es un hospital tipo IV y de referencia nacional, esto no le ha valido para librarse del deterioro del sistema de salud pública del país.

El Hospital de Niños no cuenta con una programación seria de dotación de insumos | Foto Karla Pérez Castilla
La mayor parte del tiempo este centro asistencial no cuenta con agua; tampoco tiene insumos básicos como jabón, gel, alcohol, guantes, mascarillas o inyectadoras.
Constantemente las madres denuncian la falta de reactivos para hacer hematologías: exámenes que, al igual que las químicas, tienen que hacer en sitios privados. Tampoco cuentan con productos de limpieza y son ellas quienes se encargan de que estos productos no falten para que el servicio donde están sus hijos se mantenga limpio.
El hospital tiene más de 10 años en crisis. Los médicos aseguran que sigue funcionando gracias al personal que hace vida en él. Sin embargo, este centro de salud puede llegar a pasar meses, incluso años, con varios de sus servicios cerrados, y algunos funcionando de forma intermitente. En el caso de los ascensores, cuando solo queda uno operativo, lo utilizan familiares y pacientes; también trasladan en él cadáveres, basura y comida. Cuando no queda siquiera uno en funcionamiento, las madres tienen que llevar a sus hijos cargados de un piso a otro.

El hospital tiene más de 10 años en crisis. Este centro de salud puede llegar a pasar meses, incluso años, con varios de sus servicios cerrados | Foto Karla Pérez Castilla
Los niños tampoco reciben la dieta hospitalaria reglamentaria. La mayoría de las veces les dan arroz solo, pasta sola, arepa con mantequilla o granos. El hospital no les garantiza las comidas que deben consumir según la edad y la patología que padezca el paciente.
Al principio, cuando Santi fue diagnosticado con síndrome nefrótico, sus padres comenzaron a pedir ayuda, la aceptaban de todo aquel que la ofrecía, sin tener en cuenta distinción política o religiosa, todo por el bien de Santi. Rosaliz le pedía a los doctores los récipes de todos los medicamentos que su hijo iba a necesitar de por vida, luego se iba a las farmacias a pedir presupuesto por tres meses y armaba carpetas con los informes médicos y los presupuestos. Los entregaba con su esposo en empresas y ministerios, así recolectaba todo lo que Santi necesitaba.
La ayuda de la Asamblea Nacional la obtuvieron en 2013. A través de ella pudieron pagar la deuda que tenían con la Clínica de Oriente, en Cumaná, cuando a Santi le dio el derrame. También los ayudaban con los gastos de estudios médicos, de especialistas en Caracas, con los traslados de un lugar a otro, con todo lo que Santi pudiera necesitar.
—El apoyo de la Asamblea Nacional lo obtuvimos un día que mi esposo tenía que entregar un trabajo en el centro comercial Marina Plaza de Cumaná. Ese día, Diosdado y Chávez estaban en la ciudad haciendo un mitin, y yo le dije: «Bueno, anda a entregar el trabajo y yo me quedo con los niños en la fuente». En eso, aparece un señor de la nada y me dice:
—Mira, tú puedes creer que la gente dice que es ladrón, pero el tipo es buena gente.
—¿De qué habla, señor?
—Sí, mija, de verdad. Si tú tuvieras a Diosdado Cabello, ¿qué le pedirías?
—Nada, porque no lo soporto.
—No, de verdad, de verdad. Te puedo decir que lo acabo de ver; yo también soy adverso pero el señor es un caballero. ¿Qué le pedirías tú? —insistía el señor—.
—Un trasplante para mi hijo —le dije—.
—Y qué espera, vaya y le pide el trasplante para su hijo —me contesta—.
—Bueno, sí. Está bien —le dije—. Pero en realidad no lo conseguí.
—En eso llega mi esposo y cuando me voy a montar al carro, se aparece el señor otra vez.
—Mira, ¿qué pasó, pudiste hablar con el hombre?
—No, señor, no lo vi —le contesté—
—Él está en el restaurante Vino Bar, allí está sentado. Vaya, no pierda esa oportunidad
Rosaliz no sabe por qué ese día tenía los papeles de su hijo consigo. Siempre estaban en la casa. Pero ese día los tenía en el carro. Entonces se apareció en el restaurante. El vigilante no la quería dejar pasar, pero Diosdado Cabello la vio y le permitió la entrada: ‘No, vale, que pase, que pase. ¿En qué la puedo ayudar?’.
—Le conté que necesitaba un trasplante para mi hijo. Él nos ayudó siempre, nos dio el contacto de una asistente y a través de ella obteníamos respuesta. Pero Santi era muy granuja, porque cuando nos tocaba ir a la Asamblea Nacional, cantaba la canción de Capriles Radonski, y viceversa. Él decía cosas que su neuróloga no se explicaba cómo él razonaba, porque Santi no tenía el lóbulo frontal izquierdo, tenía lesiones, tenía una serie de cosas… De hecho, donde se le hacía la tomografía, se veía un hueco. Y su neuróloga decía: «Yo no sé cómo él habla y cómo él se expresa tan bien».
Aunque hablaba con coherencia y podía mantener una conversación con las personas y caminaba en ocasiones, Santi siguió con un cuadro de salud delicado y enfrentándose a situaciones difíciles.
—No podía ser sometido a largas operaciones, a sedación, porque se quedaba. Muchas veces tuvo crisis de convulsiones; convulsiones atípicas, y anticipaba cuando iba a convulsionar. Cualquier cosita lo alteraba. Además, cuando convulsionaba, perdía la vista. Cuando lo llevé al oftalmólogo, la doctora me dijo que lamentablemente iba a quedar ciego, porque tenía las pupilas quemadas por las altas tensiones.
Santi también fue uno de los casi 35 niños que se infectaron en el brote de 2017. Él contrajo klebsiella.
—En el hospital no hay higiene y no le hacen el mantenimiento correctivo a las máquinas a tiempo, y no todas las enfermeras son higiénicas. La pasó muy mal porque le daba escalofríos, fiebre, se ponía morado.

En el J. M. de los Ríos los niños no reciben la dieta hospitalaria reglamentaria | Foto Karla Pérez Castilla
En ese mismo año, en diciembre, sus padres decidieron que debían llevarlo al extranjero para que fuese trasplantado. Hicieron el enlace con una periodista de la RAI Italia, quien se ofreció a ayudarlos para que Santi viajara.
—Me dice: «Rosi, ya hablé con los médicos, todo está bien. Vamos a traerlo». Había que hacerle la serología y otros exámenes. Cuando me entregaron la serología, sale con hepatitis C, otros 30 niños estaban también infectados. Yo tenía que moverme con el gastro para hacerle la carga viral, el genotipo de la hepatitis C, que son exámenes muy costosos, para que el gastro se los mandara al hepatólogo y él le pudiera curar la hepatitis, pero como ese tratamiento lo da el gobierno, se lo dan a pacientes que tienen posibilidades de vivir. Como Santi tenía una condición neurológica, descalcificación y otras cosas, preferían dárselo a un niño que tenía mejor condición de salud.
Llevaba un mes hospitalizado, ya era enero de 2018, cuando en la unidad de diálisis Santi contrajo una infección por cándida.
—La hepatitis C no la podían curar sin ponerle retroviral, y no se lo podían poner porque debía ser trasplantado primero. El otro motivo por el cual no se lo podían poner era porque tenía la cándida. El tema con la cándida es que ella se duerme, cuando tú crees que está muerta, se reactiva. La hepatitis C quedó allí, no se la curaron. Le cambiaron el tratamiento para su condición neurológica, porque el ácido valproico daña el hígado y aumenta la hepatitis C.
Santi no pudo viajar a Italia porque exigían no tener ninguna afección, porque él iba a ser candidato a trasplante.
Tras nueve meses hospitalizado, en septiembre, tuvo un estado convulsivo que los médicos no podían controlar porque no tenían el medicamento para tratarlo.
—No había en Venezuela el tratamiento que él necesitaba, Fenobarbital en ampollas. La doctora me dijo: «Mira, Rosi, hay que inducirle el coma para que deje de convulsionar. Si no deja de convulsionar, va a tener un derrame cerebral. Entonces, si el medicamento no aparece a las 11:00 de la mañana, hay que inducirle el coma, y sabes que si se lo inducimos, puede que no regrese del coma». Eran como las 6:00 de la tarde. Yo lloraba, y él me decía: «No llores, Rosi, ¿tú no sabes que yo estoy bien?», y convulsionaba. Lo pusimos por todos lados. Me llamó la asistente del presidente para decirme que él me podía ayudar, pero que si no podía ser con otro medicamento. Después, como cosa de Dios, ya haciéndose casi la hora, a las 9:00 de la mañana me llama una señora y me dice que tiene el medicamento. «Venga a buscarlo que tengo una dosis», me dijo. Le pusimos la primera ampolla, y dejó de convulsionar. El medicamento tenía 5 años vencido. Después fueron apareciendo las otras, le pusieron tres dosis.
A Santi ya no le quedaban accesos venosos cardiovasculares para la inserción de catéter, pues las venas donde anteriormente le habían puesto catéteres ya no servían. Y si se dejaba de dializar, moría.
—Una realidad que viven los pacientes del hospital que están en hemodiálisis es que pierden los accesos cardiovasculares, porque allí no hay un especialista cardiovascular en cambios de catéter. Quien experimenta con nuestros hijos, porque todo el mundo experimenta allí con nuestros hijos, son los urólogos. Entonces, en ese experimentar, meten y sacan catéter, y te dicen: «Ay, perforé un pulmón. Ay, lo siento, lo perforé, pero el niño está mal». Y uno ahí no puede decir nada, porque la respuesta que dan es que ellos nos avisan con anticipación que esa es una de las cosas que puede suceder, y nos recuerdan que firmamos un documento.
Los siguientes tres meses Santi permaneció hospitalizado. Ese año, 2018, lo pasó en el hospital. Le dieron el alta en diciembre.
—El 24 de diciembre, a la 1:00 de la mañana, salimos después de decorar el salón del hospital, lo llevamos a comer a una arepera, a El Tablazo. Fuimos con sus padrinos y todos sus hermanos. Él comenzó a silbar y los pájaros, no sé de dónde salieron, empezaron a cantarle. Le preguntamos qué quería de Navidad y decía que un riñón. El 25 se puso muy triste porque Santa no le trajo su riñón.
En 2018 ya Santiago Alcalá no tenía accesos venosos cardiovasculares para la inserción de catéter | Foto Cortesía
Dos semanas más tarde, el 11 de enero de 2019, Santi estaba muy mal y había que transfundirlo. Necesitaba un cruce genético.
—Los niños, cuando se transfunden mucho, crean genotipos, es decir, él era A positivo, pero ya en su condición, que era politransfundido, solo el A positivo no le funcionaba, necesitaba A positivo + Kell negativo. Los médicos debían hacer un cruce genético, pero como en este país en temas de salud nada sirve, a él no se le pudo hacer. Para conseguirle la sangre fue muy complicado, y lo transfundieron el 17 de enero, sin cruce genético, porque no había cómo hacerlo. Hubo que ponerle la sangre a riesgo. Solo A positivo. Pero desde que le pusieron esa sangre cambió mucho.
Al cabo de unos días, Santi comenzó a manifestarle a Rosaliz sus preocupaciones por el funcionamiento de la asociación que llevaba su nombre. Se levantaba en las madrugadas y empezaba a hablar de pagos, medicinas, trasplantes, cualquier cosa relacionada con Santi y sus amigos.
—»Mira, mamá, estoy preocupado, porque no le has hecho exámenes a mis amigos, yo no te he visto». «Mamá, tienes que ponerte las pilas con mi papá para que hagas lo del trasplante». «Mamá, cuántos seguidores tenemos en Instagram». «No le has pagado a las muchachas». Todo eso me decía. Era como un viejito. No dormía en las noches, se quería cepillar a cada rato, ya no se acordaba casi de las cosas.
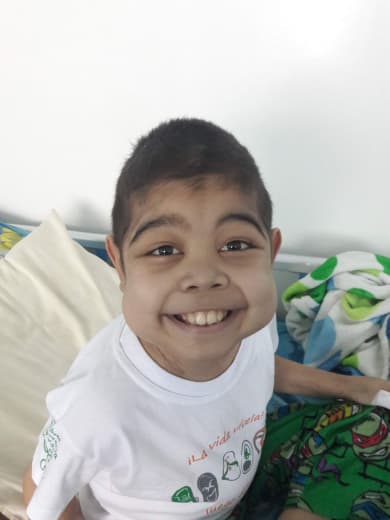
Después de haber sido transfundido, en enero de 2019, Santiago Alcalá se despertaba en las madrugadas y empezaba a hablar de pagos, medicinas, trasplantes, cualquier cosa relacionada con la fundación | Foto Cortesía
El domingo 20 de enero en la noche, Santi tenía 41 grados de fiebre. Al día siguiente recibió sus tres horas de diálisis, le hicieron un cultivo y lo hospitalizaron. El miércoles 23 salió de la diálisis con fiebre y convulsionó. En esa semana no quiso caminar.
—El 25, cuando se levantó, me dijo: «Ay, mamá, estoy cansado, párame». Lo bañé, caminó, me dijo que había amanecido de buen humor, que quería comer pollo a la plancha con puré y se lo fui a comprar al cafetín. Al mediodía entró a diálisis. Como a las 2:00 pm Santi estaba gritando y le digo a la enfermera que si era porque se sentía mal, que tenía que estar pendiente porque si se le subía la fiebre y convulsionaba iba a ser peor. Me dijo: «No, mamá, tranquila, que ya le dimos la dipirona y lo arropé». Le dije que lo desarropara porque si le daba fiebre no se iba a dar cuenta. A las 3:00 de la tarde entra la enfermera y me dice: «Corre, que Santi entró en paro». El doctor me dijo que no sabía lo que había pasado, que Santi estaba dormido y que cuando se dieron cuenta ya no respiraba. Después subieron los médicos de terapia. Me decían que lo estaban reanimando, que le pusieron adrenalina, pero no sé si fue verdad porque no me dejaban entrar hasta que llegara el papá del niño.
Santi había muerto.
Y para que a Rosaliz la dejaran pasar a verlo, le dijo a los médicos que ya sabía que su hijo había fallecido.
—Pero, ¿qué es lo que en realidad pasó? El médico que estaba reanimando a mi hijo era un R1, era un pediatra que estaba haciendo una especialización en nefrología, y que a lo mejor no le supo dar la reanimación cardiopulmonar. Cuando él entró en paro, no había ni siquiera para ponerle oxígeno, no había para entubar. Las enfermeras corrían de un piso a otro buscando una cánula. No había carro de paro. Me dijeron que él no había convulsionado y fue mentira. Los adolescentes que se dializaban con él me dijeron que Santi, durante la diálisis, estaba extraño y empezó a convulsionar, le pasaron el diazepam y automáticamente entró en paro. Yo lo que presumo es que dejaron que se le subiera la fiebre, no estuvieron pendiente y convulsionó.
***
Pero no todos los casos de niños con insuficiencia renal se detectan en el transcurso de su infancia, algunos la reflejan desde su nacimiento. Y desde que salen del vientre materno se enfrentan a procedimientos complejos; no tienen oportunidad de vivir un día normal y están obligados a hacer frente a los obstáculos de un sistema de salud que los condena a morir.
A Judith Bront no le dio tiempo siquiera salir del hospital para investigar lo que es un síndrome nefrótico cuando le dijeron, después de haber parido, que su hijo había nacido con una insuficiencia renal crónica en estadio 5. Ese día, el 19 de febrero de 2005, a ella y a su esposo les informaron que Samuel Becerra también había nacido con un problema obstructivo y por esto no podía orinar. Además, había que dializarlo.
La patología de Samuel no la detectaron durante el embarazo, sino poco después de estar en manos de los doctores, en el Materno Infantil de Caricuao, en Caracas, donde, con apenas horas de nacido, le pusieron una sonda para que pudiera expulsar la orina y al tercer día lo remitieron al J. M. de los Ríos.
La primera operación de Samuel fue a los siete días de nacido, porque unas valvas de uretra posterior le obstruían la uretra e impedían el flujo de la orina, haciendo que se devolviera al riñón. Esto ocasionó la afección en el órgano, pues tenía una hidronefrosis bilateral, lo que hacía que su riñón fuese más grande de lo normal.
—En esa operación le hicieron una derivación de uretra, como él no orinaba por el pipí, entonces le derivaron los uréteres y lo pusieron a orinar por la espalda, le hicieron como dos huequitos y orinaba por allí. Esa operación fue con el objeto de deflectar el riñón para que no se dañara y recuperara su función. También le colocaron su catéter de diálisis peritoneal, pero como estaba muy pequeñito había que esperar un proceso de maduración de catéter para iniciar la diálisis. Duró un mes hospitalizado. Me lo entregaron con una sonda por el pipí, con dos huequitos por atrás y un catéter.
Con apenas días de nacido, ya Samuel tomaba nifedipina porque era hipertenso. Los antibióticos profilácticos, por su parte, evitaban que contrajera infecciones, aunque por su constante consumo sus defensas siempre estaban bajas. Tomaba calcio, Titralac, vitaminas, L-carnitina y ácido fólico. Y durante su vida le fueron sumando losartán y Prazosina para controlarle la hipertensión, y Carvedilol, para el corazón.
Aunque la operación resultó como se esperaba, el daño del riñón era irreversible. Los padres de Samuel esperaron un año por una nueva cirugía para que le cerraran esa derivación, pusieran los uréteres en su lugar y así pudiera orinar por su órgano genital. También le reconstruyeron la vejiga.
Samuel no gateó porque no hubo oportunidad, sus padres evitaron ponerlo en el piso para que no contrajera una bacteria, y aprendió a caminar en su cuna.
Sin embargo, para mediados de 2006, al hacerle una letrocestografía, un estudio para verificar los uréteres, Samuel se infectó con una bacteria que le alteró los niveles electrolíticos y hubo que empezarle diálisis peritoneal.
Para ese entonces, todavía no calificaba como candidato a trasplante porque no tenía el peso exigido. Es en 2009, cuando tenía 4 años de edad, que llegó a los 14 kilos exigidos y pudo iniciar la preparación pretrasplante.

Samuel Becerra nació con una insuficiencia renal crónica en estadio 5 | Foto Cortesía
Hasta octubre de ese año, Samuel había pasado por siete operaciones. Esto ocasionó que el peritoneo no funcionara como correspondía, por lo que en ese mes recibió su primera hemodiálisis, y con ella se desencadenaron las complicaciones.
Al año siguiente, en junio de 2010, se le infectó el catéter y tuvieron que sustituirlo. Siempre tenía alguna infección y había que cambiarle constantemente el catéter. Pasó casi todo el año hospitalizado. A finales de 2010 recibió la noticia de que ya era apto para ingresar a la lista de espera.
Casi todo ese año Samuel estuvo hospitalizado, pero pudieron comenzar con las consultas interdiarias. En 2012 entró en lista de espera. Es la noticia que cualquier paciente renal espera escuchar, cada vez estaba más cerca de tener una vida más saludable, aunque su proceso de diálisis empezaba a complicarse.
—En 2012 ya Samuel no tenía accesos venosos cardiovasculares para ponerle catéter, porque estos se ponen en las diferentes vías que el niño tiene, cuando ponen uno y se daña, esa vena ya no funciona y no se puede poner otro. Ellos tienen accesos básicos, que son arriba, los de nivel de tórax y los de más abajo. Aparte de esos, hay otros que son de venas más delgadas, pero ya para ese tiempo Samuel no tenía acceso vascular. En urología me dijeron que ya no podían hacer nada, que la única forma era por medio de un cirujano cardiovascular, y en el hospital no había un cirujano porque no contaban con esa especialidad.
A través de un cirujano privado, los padres de Samuel lograron que le insertaran el catéter venoso central, técnica de último recurso de los médicos en estos casos y que se coloca en la aurícula derecha. A partir de entonces, era allí donde le fijaban todos los catéter cada vez que se le infectaban.
—Es una cirugía más complicada. La colocación era más difícil, tenía que tener un tubo de tórax, porque se le llenaban los pulmones de sangre. Desde la segunda colocación de catéter en la aurícula, me decían que ya no podían poner más, porque se corrían más riesgos. En una ocasión duró como 25 días con ese tubo de tórax.
En total, le pusieron siete catéteres en aurícula, todos en el período de seis años.

En 2012 Samuel Becerra ingresó a la lista de espera de trasplante | Foto Cortesía
Samuel entró en lista de espera en 2012 y el 16 de diciembre de ese año, a las 5:00 de la tarde, Judith recibió la llamada que tanto estaba esperando: ese día su hijo sería trasplantado.
—»Vénganse para el hospital porque hay que hacerle todos los estudios a Samuel, salió un riñón», me dijeron.. Samuel iba contento. Llegamos a las 6:00 de la tarde, a esa hora empezaron los exámenes y entró a quirófano a las 11:00 de la noche.
Pero a las 4:00 am hubo una complicación. Después de que conectaron el riñón, se produjo un sangrado que los médicos no pudieron controlar e inmediatamente comenzaron a atenderlo. Le transfundieron sangre, hicieron lo que tenían que hacer, pero ya a las 6:00 am tuvieron que retirar el riñón porque no pudieron controlar el sangrado.
—Los médicos me dijeron: «El trasplante no funcionó, hubo que retirarlo. El niño está en una condición muy delicada, prácticamente está respirando por una máquina». En menos de nada mi hijo estaba prácticamente muerto.

El 16 de diciembre de 2012 Samuel Becerra fue trasplantado, pero su cuerpo rechazó el riñón | Foto Cortesía
Samuel estuvo tres días en terapia intensiva, conectado a ventilación mecánica y recibiendo transfusiones de sangre. A los cinco días de su cuerpo haber rechazado el riñón comenzó el proceso de extubación, a los siete Samuel estaba mejorando, y cuando cumplió 10 días en el hospital, lo subieron al piso de Nefrología. Cinco días más tarde, cuando lo llevaron nuevamente a la sala de hemodiálisis, Samuel empezó a preguntar por qué lo estaban dializando si se suponía que ya le habían puesto el riñón. Aún no sabía lo que había sucedido.
—Fue complicado. Tuvimos que buscar asesoría psicológica, porque él estaba preparado para no dializarse más. Se deprimió, no quería ir a diálisis. Estuvo hospitalizado hasta abril de 2013, porque se le formó un absceso en la zona de la operación y tardó mucho tiempo en mejorar.
Después de la operación a Samuel le hicieron una serie de estudios para saber por qué su cuerpo había rechazado el riñón, fue cuando corroboraron lo que presumían: el problema se debió a sus venas y arterias.
—Lo que pasó fue que sus venas y arterias estaban muy deterioradas por el tema de la hemodiálisis, ese es uno de los riesgos, por eso es que recomiendan que la persona no pase tanto tiempo recibiendo ese tratamiento. Pero a pesar de todo, Samuel seguía con su ilusión de trasplantarse, y los médicos aseguraron que más adelante, cuando corrigieran su falla, volvería a ingresar en lista de espera.

A pesar de que la cirugía no salió como se esperaba, Samuel Becerra mantuvo la ilusión de ser trasplantado | Foto Cortesía
Los años siguientes fueron para él años de hospitalizaciones por infecciones. En 2015 contrajo hepatitis C, la cual nunca pudieron curar por lo limitado que es obtener el tratamiento a través del gobierno, y a partir de 2016 le aumentaron una hora de diálisis. Mantenía restricción médica del consumo de agua, como todos los pacientes con insuficiencia renal. Por día solo podía tomar 200 cc de agua, a la que debía restar el agua que contienen los alimentos, como el arroz o la pasta. Si se tomaba los medicamentos con agua ya le quedaba menos, o si tomaba sopa o jugo.
—¿Qué hacía Samuel? Se tomaba las pastillas sin agua, porque lo único que no pudo hacer él fue comer sin agua, entonces la ahorraba para comer.
Desde hace 8 años no se tiene información oficial sobre el estado del hospital: la última información de auditoría que se publicó fue en 2014 a cargo de la Contraloría General de la República, que presentó un informe en el que dio detalle de las graves deficiencias operacionales del J. M. de los Ríos, durante el ejercicio económico financiero del año 2013 hasta el mes de agosto de 2014.
En el texto se conoció que el hospital no disponía de un sistema de control interno adecuado, respecto al mantenimiento preventivo y correctivo de los equipos médicos, carecía de un sistema automatizado de registro central de citas, pues se realizaba manualmente en los diferentes servicios.
Para ese momento el hospital contaba con 1.736 trabajadores, distribuidos entre médicos, enfermeras, técnicos, administrativos y asistentes. Había 911 cargos vacantes, por lo que prestaba sus servicios con 65,58% del total de personal requerido.
El informe señaló que para agosto de 2014 del total de médicos fijos (267), 178 eran especialistas y 89 residentes, y 74 cargos estaban vacantes. Las especialidades: consulta externa y triaje, neurocirugía pediátrica, oftalmología y urgencia, quedaron desiertas para ese momento.
En el área de hospitalización, de las 420 camas previstas, disponía de 172, es decir 57,33%. Actualmente, se estima que hay entre 80 y 100 camas operativas.
También, para ese entonces, de 12 quirófanos funcionaban 8. Hoy hay 7 quirófanos y solo funcionan 3, de los cuales 2 son los que más se utilizan. En Cirugía Plástica no practicaban intervenciones electivas desde hacía aproximadamente 1 año, y de 12 camas existentes en ese servicio funcionaban 8. En el servicio de Cardiología, durante el año 2013, realizaron en promedio 100 cateterismos mensuales, sin embargo, para el primer semestre de 2014, la cifra se redujo a 20 mensuales. Medicina II cuenta con 3 salas de hospitalización y 2 estaban clausuradas. La Unidad de Cuidados Intensivos Neonatal, con capacidad de atender a 15 pacientes, solo atendía 7 de cuidados intermedios. Radiología trabajaba a 30% de su capacidad.

Desde hace 8 años no hay información oficial sobre el estado del hospital | Foto Karla Pérez Castilla
Los laboratorios de emergencia, coproanálisis y uroanálisis, coagulación y hemoglobina anormales se encontraban cerrados para aquel momento. El hospital había acordado que Medicina Física y Rehabilitación atendería a 120 pacientes por día, sin embargo, atendía 42.
10 de los 11 servicios mencionados anteriormente presentaron debilidades. Esto, entre otras cosas, por la falta de personal médico, equipos e insumos médicos, así como al deterioro de la infraestructura.
De 3 ambulancias, una no prestaba servicio y las otras 2 presentaban fallas. Entre los equipos que no funcionaban o tenían desperfectos figuraban: un electrocardiógrafo ubicado en el servicio de cardiología; 2 equipos de Rayos X, uno en fase de instalación desde hace más de 2 años, un autoclave y 2 microscopios pertenecientes al laboratorio.
Para octubre de 2014 4.428 pacientes estaban en lista de espera para ser operados, debido a la carencia, entre otros, de material médico quirúrgico, medicamentos y anestesiólogos; sobre esto último el hospital solo contaba con 8 médicos especialistas en anestesiología, y de acuerdo con la gerencia del hospital, se necesitan 20 anestesiólogos para garantizar el correcto funcionamiento de los servicios.
Dos años más tarde, en el informe de la Universidad Simón Bolívar, en el que estudiaron el estado del agua de los tanques del hospital, también se evidenció que la institución presentaba alta insalubridad y baja eficacia médica en la calidad y cobertura de los servicios que presta, al no contar con una planta física, instalaciones industriales y equipamiento médico propios de un hospital especializado.
El hospital requería de equipamiento médico, insumos, personal e infraestructura que en promedio superaban 50% en todas sus áreas de atención y concentraba 70% de su esfuerzo operativo en las consultas médicas externas, las que han mantenido en funcionamiento al centro de salud en los últimos años.
En los servicios asociados a las Ciencias auxiliares y de diagnóstico (anatomía patológica, microbiología, banco de sangre, laboratorio central, radiología y farmacia), la falta de equipo médico era de 85%, de insumos 100%, de personal 35% y de infraestructura 65%.
En los casos del banco de sangre y radiología no había capacidad operativa para atender pacientes. El laboratorio central también estaba en estado crítico por falta de personal.

10 de los 11 servicios inspeccionados en 2014 por la Contraloría General de la República presentaron debilidades | Foto Karla Pérez Castilla
En el brote infeccioso que se registró en marzo de 2017, Samuel contrajo una pseudomona que le fue deteriorando la salud de forma acelerada.
—Nuestros niños habían tenido infecciones que se controlaban. Era un proceso que para nosotras como mamás era relativamente normal, pero en 2017 fue distinto, porque en menos de una semana todos los niños estaban en esa condición, y en menos de 15 días, la salud de todos se había deteriorado, ya veíamos que era algo extraño porque no era igual que en otras etapas, no era normal que todos estuvieran en la misma condición.
La admisión en el hospital de todos los niños que se infectaron se dio por la insistencia de las madres que lo exigieron a la directiva del centro de salud, pues como el área de Nefrología solo tenía capacidad para hospitalizar a 10 niños, porque la segunda ala de este servicio está en mantenimiento, no iban a admitir más pacientes. Sin embargo, las madres lograron que sus hijos fueran hospitalizados en las diferentes secciones del centro del salud.
—A Samuel solo le dio pseudomona, pero había niños que tenían hasta tres bacterias, o se curaban tres y luego le hacían los exámenes y tenían otras tres, lo que para ellos era normal se convirtió en una pesadilla. Llegó un momento en que los niños no querían ir a hemodiálisis, los oíamos gritando, lloraban, les pedían a las doctoras que los desconectaran de la máquina. No querían entrar a hemodiálisis porque no toleraban la diálisis, tenían fiebres que no podían controlar.
El hecho de suministrarles antibióticos de manera irregular hizo que las bacterias se hicieran más resistentes. En el caso de Samuel, que ingresó en marzo, no caminó más porque la bacteria en él fue muy agresiva.
—El problema con Samuel era en la hemodiálisis, porque ahí le daba fiebre, le daban dolores en las articulaciones después de que salía. El mes de abril los médicos estaban preocupados y no sabían qué hacer, lo único que decidieron como pañitos de agua tibia fue bajar las horas de hemodiálisis. En abril ya todos estaban muy decaídos, en el caso de Samuel no podía caminar y tampoco quería andar en silla de ruedas.
El 10 de mayo fue el cumpleaños número 39 de Judith, quien permaneció en el hospital con Samuel como lo había venido haciendo desde que nació. Él, por su parte, recibió las horas de diálisis que acostumbraba.
—En la diálisis estuvo un poquito mal por la fiebre, pero cuando salió se empezó a sentir mejor, estuvo tranquilo a pesar de todo. En la noche me estaba mandando mensajes al celular, estuvo despierto hasta las 10:00. Pero como a las 12:15 de la madrugada se despertó porque se sentía mareado, con dolor de estómago, tenía la tensión muy baja. La doctora lo revisó y media hora más tarde le dio un paro respiratorio y murió, como a las 12:40 de la madrugada.
Samuel fue el segundo de los 13 niños que murieron ese año por causa del brote infeccioso.

En el brote infeccioso que se registró en marzo de 2017, Samuel Becerra contrajo una pseudomona | Foto Cortesía
Precisar cuántas personas necesitan un trasplante en Venezuela es una tarea compleja, porque desde la fecha del cierre del sistema de procura de órganos el registro está paralizado. Tampoco se puede saber cuántas personas había en 2017 en lista de espera porque no hay cifras oficiales.
Además de la pérdida del programa de extracción de órganos de personas fallecidas, se han perdido también algunas alternativas caritativas como la de la Fundación Simón Bolívar, con sede en Houston y financiada por Citgo, filial de Petróleos de Venezuela, que durante años cubrió los costos de los trasplantes de niños venezolanos en otros países. Sin embargo, en 2019 esta dejó de ofrecer la ayuda financiera debido a las sanciones de Estados Unidos que impedían a otras empresas hacer negocios con la estatal petrolera.
Las ONG y familiares de los pacientes han denunciado en instancias internacionales la grave situación que viven las personas a la espera de trasplantes. Aunque es recurrente la cobertura de medios internacionales sobre este escenario, no ha sido suficiente para que el gobierno actúe de forma eficaz. En los medios nacionales se ha normalizado contabilizar periódicamente los fallecidos que esperaban ser trasplantados.
Hoy en día la cifra de pacientes en hemodiálisis ha disminuido drásticamente. La organización Prepara Familia sostiene que el déficit de suministros y de cupos para la diálisis se ha agravado al punto de que ha sido la causa de muerte de numerosos pacientes. Sostiene, además, que desde 2017 la diálisis peritoneal desapareció en todo el país prácticamente como alternativa terapéutica.
Según datos extraoficiales del Instituto Venezolano de Seguros Sociales publicados por el portal de investigación Armando.Info, de 13.235 pacientes que se registraban en hemodiálisis para noviembre de 2014, quedaban, para junio de 2018, 11.478 personas que hacían uso de esos servicios.
El medio señaló que el número de pacientes que optan por la diálisis peritoneal también ha disminuido, pues en 2014 se registraban 1.881 personas y en 2018 solo 469 personas se hacían la terapia de sustitución renal.
En total, 3.169 personas para ese período ya no recibían diálisis.
Actualmente, en el J. M. de los Ríos el número de niños en hemodiálisis es de apenas 15. En 2017, la cifra se acercaba a los 35 pacientes.
Los pacientes renales crónicos en el país se ven obligados a dejar de dializarse debido al mal estado de las máquinas, la falta de agua o insumos necesarios para que las unidades funcionen correctamente. En enero de 2018, por ejemplo, se paralizaron las unidades de diálisis en forma masiva, lo que puso en riesgo la vida de los pacientes. El día 22, 32 de los 129 centros de hemodiálisis distribuidos en todo el país dejaron de prestar servicio debido a que se les agotó el inventario para garantizar la terapia de sustitución renal. Esto porque el Ministerio para la Salud y el Seguro Social no pagaron la orden de compra en diciembre del año anterior.
En el Anuario de Mortalidad de 2014 publicado por el Ministerio de Salud en 2018, el ente reportó 2.167 pacientes con enfermedad renal fallecidos. Aunque allí no especificaron cuántos de estos recibían la terapia de sustitución renal, en la actualidad las ONG señalan que, desde entonces hasta la fecha, el número de pacientes fallecidos que recibían hemodiálisis es mucho mayor.
Aunque la magnitud del problema resulta difícil de cuantificar debido a que las estadísticas y registros médicos de esta área son controlados por el IVSS, la Sociedad Venezolana de Nefrología estima que más de 70% de las unidades de hemodiálisis del país han disminuido su capacidad operativa por problemas de mantenimiento de los equipos o falta de insumos o servicios básicos y de personal calificado.
Según declaraciones de quien fue presidente del Instituto de los Seguros Sociales desde 2007 hasta 2017, general Carlos Rotondaro, entre 2017 y 2019 murieron casi 5.000 pacientes renales en el país. El funcionario, que habló desde el exilio, dijo en NTN24 que la tasa de fallecidos está por encima de la morbilidad.
El también exministro de Salud mostró balances de las cifras del IVSS correspondientes al período 2017-2018, que evidencian un deterioro en el desempeño de dicha institución. Las cifras indican que para ese período el número de intervenciones quirúrgicas realizadas por el instituto pasó de 136.284 a 101.421. En el caso de los pacientes renales atendidos, la cifra se redujo de 14.824 a 11.000. En total, 3.824 personas con insuficiencia renal fallecieron en tan solo un año.
Rotondaro también aseguró que el gobierno de Nicolás Maduro utilizó los medicamentos distribuidos por el IVSS como instrumento de control político, entre ellos hizo referencia a inmunosupresores traídos al país a través de la Organización Panamericana de la Salud en 2017. Estos no fueron entregados a los pacientes porque hubo orden de retenerlos.
—Esos medicamentos no fueron entregados. Había que guardarlos para el proceso de la constituyente. Para ese momento estaba como ministro de Salud Luis López (…) él decía que había que guardar los medicamentos. No es un problema de divisas. Es un problema de querer hacer las cosas, de indolencia.
Un estudio de la USB sobre las estadísticas hospitalarias del J. M. de los Ríos de los últimos 30 años, publicado en 2016, reveló que la mortalidad hospitalaria promedio para ese momento era de 3,7%, lo que indicaba que de cada 100 niños que ingresaban, 3,7 morían en el hospital. En 2014 el porcentaje fue de 4,5%. En 1999, en cambio, se registró la menor mortalidad hospitalaria con 3,1%. Como referencia, la universidad destacó que un estudio de Uruguay sobre la mortalidad hospitalaria en un hospital pediátrico nacional la situaba en 1,1%.
Aunque tampoco hay cifras oficiales actualizadas del presupuesto destinado al Hospital de Niños, se conoce que el Estado no asigna los recursos suficientes para su buen funcionamiento.
En la década de los años noventa, entre la universidad y el hospital, se calculó que este centro de salud requería un presupuesto de 5,5 millones de dólares para funcionar. Sin embargo, los recursos asignados al hospital en el período 2008-2015 servían para que la administración adquiriera medicamentos, papelería, limpieza, artículos de oficina y realizar reparaciones menores.
En 2008, el Estado le asignó al hospital 301.148 dólares, en 2011 hubo un aumento debido a la Misión Barrio Adentro III y se le asignaron 2.698.413 dólares. Pero a partir de entonces comenzaron a reducir los recursos: en 2014 le fueron asignados 121.387 dólares, en 2015 el monto fue de 39.560 dólares, y hasta el 21 de septiembre de 2016, 1.634 dólares.
Hasta ahora los números dan cuenta de que la cantidad de pacientes en hemodiálisis ha disminuido, y aunque no es sencillo determinar la relación causa-efecto en la mortalidad por la falta de cifras oficiales, sí es evidente que el déficit presupuestario ha dado origen a todas las dificultades que impiden el buen funcionamiento de las unidades de hemodiálisis y de los hospitales, que desencadena en la falta de mantenimiento de los equipos y en la falta de medicamentos, así como en el deterioro de los servicios básicos.

