A nivel mundial, el cáncer constituye una de las principales causas de morbi-mortalidad. Ya lo era antes de la reciente pandemia de covid-19, pero el deterioro de los pacientes y el retraso en los diagnósticos ha empeorado la situación. Entre los cánceres más frecuentes actualmente, según la Agencia Internacional para la Investigación del Cáncer, se encuentran los de colon y recto, próstata, mama, pulmón y vejiga urinaria.
Las estimaciones a escala mundial indican que, lejos de ir a menos, el número de casos seguirá aumentando en las próximas dos décadas. A pesar de que los programas de prevención y detección precoz incrementarán enormemente la esperanza de vida de los pacientes, somos conscientes de que el manejo clínico deberá mejorar sensiblemente si queremos vencer la enfermedad.
La melatonina como anticancerígeno
Aunque el término cáncer parezca aludir a una sola enfermedad, en realidad engloba más de 100 entidades patológicas distintas, con diferentes tejidos de origen y modos de desarrollo. El abordaje terapéutico ha de ser, por tanto, diferenciado y ello hace que resulte muy complejo. Si bien en los últimos años se ha avanzado enormemente en el diagnóstico precoz y en tratamientos dirigidos cada vez más selectivos, somos conscientes de que todavía queda mucho camino hasta disponer de tratamientos farmacológicos eficaces.
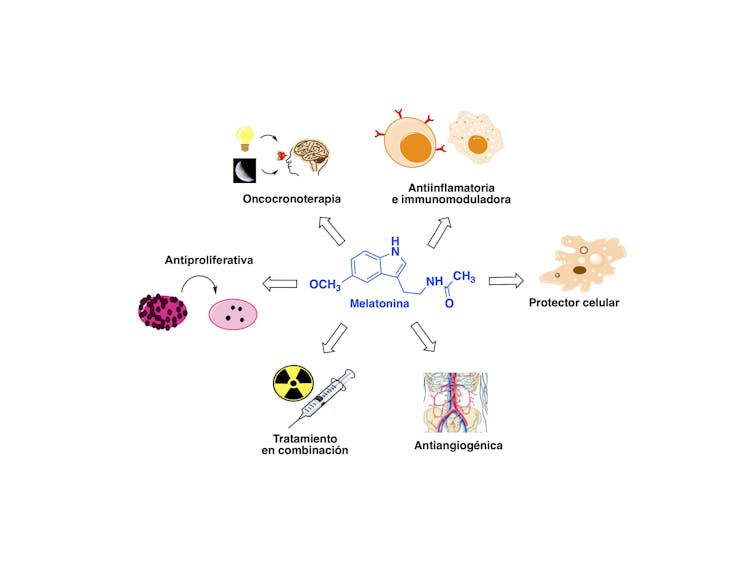
La melatonina, una molécula bioactiva de origen natural conocida fundamentalmente por su papel regulador del ciclo sueño/vigilia y su actividad antioxidante, destaca también por sus importantes propiedades anticancerígenas. Numerosos datos experimentales evidencian que puede frenar la evolución del cáncer en distintas etapas del ciclo tumoral, desde la transformación celular inicial hasta la metástasis.
En concreto, la melatonina impide la división celular (antimitógeno) y la formación de nuevos vasos sanguíneos que nutran al cáncer (antiangiogénico). A lo que se suma que, dependiendo del tipo de tumor y de la dosis, bien per se o junto a otros fármacos usados en quimioterapia, tiene el potencial de prevenir la iniciación de tumores, y la capacidad terapéutica de retardar la progresión maligna y propagación metastásica.
Una asesina inteligente
Otra posibilidad interesante es incluir la melatonina en los tratamientos diseñados de acuerdo con los parámetros del sistema circadiano (oncocronoterapias), que logran aumentar la eficacia y tolerabilidad de los fármacos. Incluso en procesos cancerosos que no responden a la melatonina, se ha demostrado que esta molécula puede sensibilizar las células cancerosas y reforzar la efectividad de los tratamientos de radio/quimioterapia, haciendo que los tumores previamente quimiorresistentes se vuelvan sensibles a la radio/quimioterapia.
Un hallazgo particularmente relevante es que la melatonina haya demostrado estos beneficios, tanto en estudios con animales como en humanos, sin efectos adversos significativos y en un amplio rango de concentraciones, lo que le ha valido ser apodada como “asesina inteligente” (smart killer).
Teniendo en cuenta su actividad farmacológica y eficacia clínica, la melatonina merece ser considerada un importante recurso de salud pública, como lo prueba que el Departamento de Salud de los Estados Unidos haya liderado un estudio en profundidad de los numerosos beneficios de la suplementación con melatonina para el tratamiento de pacientes con cáncer.
En este sentido, la estrategia de combinar quimioterápicos con melatonina podría limitar los efectos secundarios de los primeros sobre las células normales, permitiendo aumentar las dosis activas de los fármacos sin exacerbar su toxicidad. Esta inocuidad es crucial para el manejo clínico de los pacientes con cáncer. De hecho, uno de los retos actuales en el desarrollo de formulaciones combinadas con melatonina a dosis elevadas es que resulten beneficiosas para los pacientes, mitigando los efectos secundarios al aumentar la prescripción de quimioterapia.
La dosis para lograr este objetivo aún no está clara. Es posible que se superen los 1-2 mg utilizados para regular los trastornos del sueño (dosis fisiológica) y se precisen dosis orales de 1 mg/kg de peso.
Para disipar dudas, estamos caracterizando las variables farmacocinéticas de esta molécula con objeto de descifrar cómo administrarla para que la eficacia de los quimioterápicos se maximice y se reduzca al mismo tiempo su citotoxicidad. Con ello no solo mejorará la eficacia terapéutica contra el cáncer, sino también el bienestar y la calidad de vida de los pacientes.
¿Melatonina como agente preventivo?
La producción de melatonina en nuestro cuerpo disminuye con la edad, lo que puede contribuir a que los órganos sean más vulnerables al daño oxidativo y al desarrollo de patologías, incluido el cáncer. Todo apunta a que la reducción de la melatonina asociada a la edad es uno de los principales factores causantes de la inmunosenescencia y del desarrollo de neoplasias.
A este respecto, se ha demostrado que la administración exógena aumenta las reservas subcelulares de melatonina. En consecuencia, la inclusión de esta molécula en la terapia anticancerosa convencional podría ser una estrategia para reducir el daño molecular producido por la radio/quimioterapia sobre las células sanas y potenciar así la eficacia de los tratamientos antitumorales, especialmente en pacientes con la inmunocompetencia comprometida.
No obstante, pese a contar con un gran número de evidencias científicas de la bioseguridad de la melatonina, incluso a concentraciones elevadas, es necesario seguir investigando para definir los protocolos de dosificación óptimos a cada tumor y paciente, así como nuevas formulaciones mejoradas.
Adicionalmente, son imprescindibles estudios clínicos aleatorizados para trasladar el potencial terapéutico de la melatonina a la práctica clínica.
Para este fin, resulta esencial que agencias de la salud, administraciones públicas y el estamento médico consideren plausible el uso de la melatonina y apuesten decididamente por explorar sus opciones, tanto en el tratamiento como en la prevención proactiva del cáncer.![]()
Alejandro Romero Martinez, Profesor Titular de Toxicologia, Universidad Complutense de Madrid; Emilio Gil Martín, Profesor titular de Bioquímica y Biología Molecular, Universidade de Vigo y Francisco López-Muñoz, Profesor Titular de Farmacología y Vicerrector de Investigación y Ciencia, Universidad Camilo José Cela
Este artículo fue publicado originalmente en The Conversation. Lea el original.
El periodismo independiente necesita del apoyo de sus lectores para continuar y garantizar que las noticias incómodas que no quieren que leas, sigan estando a tu alcance. ¡Hoy, con tu apoyo, seguiremos trabajando arduamente por un periodismo libre de censuras!
Apoya a El Nacional







